同樣是雄性禿,為什麼方案差這麼多?
許多髮友走進診間時,心裡都已有一個明確的目標:「我想把前額補回來」「我想把頭頂的洞蓋住」。問題是,植髮並不是「想種多少就能種多少」。當落髮範圍偏大、後枕部資源相對緊繃、或合併其他健康狀況時,醫師面對的不再是「要不要做」這個問題,而是「該怎麼做才不會把有限的資源用錯地方」。
複雜植髮的「複雜」,往往不是手術技術上的困難,而是規劃上的取捨。同樣是 Norwood 第五期的雄性禿,髮友 A 可能適合一次完成 3,500 株的計畫,髮友 B 卻需要先用藥半年、再分兩次手術;髮友 C 甚至可能在評估後被建議暫緩。差別不在誰比較幸運,而在於醫師如何盤點每一個人的「資源」與「需求」。
本文從臨床決策角度,拆解醫師在面對複雜狀況時的五個核心思考面向,包括:診斷的再確認、落髮活動度的觀察、供髮區資源的盤點、需求區的優先順序、以及術式與分次規劃。理解這些思考邏輯,髮友更能掌握自己屬於什麼樣的條件,也更能與醫師展開有意義的對話。
核心解答:醫師思考複雜植髮的五個面向
步驟一:先確認診斷,不要把所有落髮都當成雄性禿
複雜植髮的首要關鍵,常常不是手術本身,而是確認髮友真正的落髮原因。雄性禿是植髮最常見的適應症,但臨床上仍有不少看似雄性禿、實際另有原因的案例。根據 StatPearls 對植髮候選人的整理(2025),臨床醫師必須能區分疤痕性落髮、非疤痕性落髮與結構性毛髮疾病,因為這三類落髮的處置原則完全不同。
舉例來說,扁平毛髮苔癬(LPP)或盤狀紅斑性狼瘡(DLE)這類自體免疫相關的疤痕性落髮,疾病活動期間若貿然植入新毛囊,可能在發炎環境中再度被破壞。圓禿則與雄性禿在外觀上有時不易區分,但圓禿屬於可逆性的免疫攻擊,多數情況下並不需要手術。對於診斷不明確的髮友,醫師會藉由詳細病史、頭皮鏡檢查(毛囊檢測儀),必要時加做頭皮切片,先把「真正在發生什麼事」釐清,再談規劃。
2021 年發表於 Indian J Plast Surg 的植髮候選人評估文獻 也提醒:型態性落髮的髮友雖然多數最終會成為植髮候選人,但「能不能做」不能只看落髮範圍,還必須通過完整的全身病史與頭皮檢查。對某些合併甲狀腺、貧血、慢性壓力或藥物影響的髮友,單純安排植髮可能無法解決問題,甚至會讓植入的毛囊長在不健康的頭皮環境上。換句話說,植髮的決策不僅關乎頭皮表面,也關乎整體健康狀況的盤點。
步驟二:評估落髮活動度,判斷現在是不是「對的時機」
第二個思考面向是落髮穩定度。雄性禿是進行性疾病,髮友當下看到的範圍只是時間軸上的一個切片。如果落髮仍在快速進行中就動手術,會出現一個典型的後遺症:植入區之外的原生髮會繼續退化,幾年後在新植區與舊髮交界處形成不自然的「島嶼」或「環形」缺口。
1997 年發表於 Dermatologic Surgery 的奠基性論文 Follicular Transplantation: Patient Evaluation and Surgical Planning 強調,植髮規劃必須建立在「預測未來落髮趨勢」的基礎上,而不是只處理當前看到的禿髮形狀。這代表醫師會詢問落髮的起始時間、近一年的速度變化、家族落髮史的最終樣貌,以及是否曾使用 Finasteride、Dutasteride 或 Minoxidil 等藥物治療。這些資訊讓醫師在腦中描繪出一張可能的「未來落髮地圖」,再決定當下手術應該覆蓋哪些區域、哪些先暫緩。
對於落髮速度仍快、年齡較輕、或從未接受過內科治療的髮友,臨床上常見的處理方式是先以口服或外用藥物穩定 6 至 12 個月,再重新評估手術時機。這並不是延遲治療,而是讓醫師有機會看清楚落髮的「天花板」在哪裡,避免用一次手術去追逐一個移動中的目標。藥物治療反應良好的髮友,也意味著未來植入區的原生髮更有機會維持穩定,從而提升整體手術成果的延續性。
步驟三:盤點供髮區資源,別讓「銀行存款」透支
供髮區評估是複雜植髮規劃裡最關鍵的一步。後枕部之所以被稱為「安全供髮區」,是因為這個區域的毛囊先天對 DHT 不敏感,移植後仍保持原本的特性。但這個區域是有限資源,一旦過度抽取,無法再生。
臨床上常用的衡量單位是「每平方公分的毛囊單位數(FU/cm²)」。臨床標準將後枕部安全供髮區的密度定義為 60–80 FU/cm²,密度低於 40 FU/cm² 則不適合大量取髮。這與部分國際文獻的描述略有不同,例如 StatPearls 引述的範圍是 65–85 FU/cm²(2025),亞洲族群因毛髮特性、頭皮面積與毛囊分布差異,臨床實務上會以前述較保守的範圍評估。差別並不在於哪個數字才正確,而在於評估是否回到髮友本身的條件。
更需要警惕的是「瀰漫型非型態性脫髮(DUPA)」這個情況。2007 年發表於 Hair Transplant Forum International 的 Densitometry and Video-microscopy 指出,DUPA 髮友的後枕部本身也在進行毛囊微小化,缺乏一個穩定的安全供髮區;該文獻同時提到,年長男性後枕部即便有約 20% 以下的微小化,仍可能是合適的手術候選人。2021 年發表於 Indian J Plast Surg 的候選人評估文獻 整理出兩個臨床參考點:有專家建議後枕部微小化超過 15% 即為警訊,這也是為什麼即使外觀看起來「後面還很多」,醫師仍會用毛囊檢測儀仔細看微小化比例,而不只是憑肉眼判斷。
步驟四:盤點需求區,排出覆蓋的優先順序
當供髮資源確定後,下一步是規劃「要種在哪」。複雜植髮的核心難題是供需失衡:後枕部能安全提供的毛囊數量,往往遠少於需求區所需的覆蓋面積。這代表植髮的規劃從來不是「要不要種」,而是「有限的毛囊要先放在哪裡才最值得」。
臨床醫師會把整個禿髮區依美學重要性排優先順序。一般而言,前額髮際線與額顳角因為直接影響面部框架,覆蓋優先度最高;中間區(mid-scalp)次之;頭頂髮旋區因面積廣、視覺影響相對小,常被放在最後考量。StatPearls 也明確建議,對髮量有限的髮友應避免單獨植髮旋區(2025),因為若未來落髮繼續進行,會在前額禿區與已植的髮旋區之間形成俗稱「甜甜圈」的不自然外觀。
這個優先順序不是固定的,會隨髮友個人的需求、髮型習慣、職業與年齡調整。例如習慣留長瀏海的髮友,前額的優先度更高;對髮型自由度要求高、希望可以往後梳的髮友,可能要把中間區的覆蓋一起納入規劃。重點是:在資源有限的前提下,醫師必須協助髮友釐清「最在意的是什麼」,再用有限的毛囊單位換取最大的視覺改善。
步驟五:術式選擇與分次規劃,避免一次透支
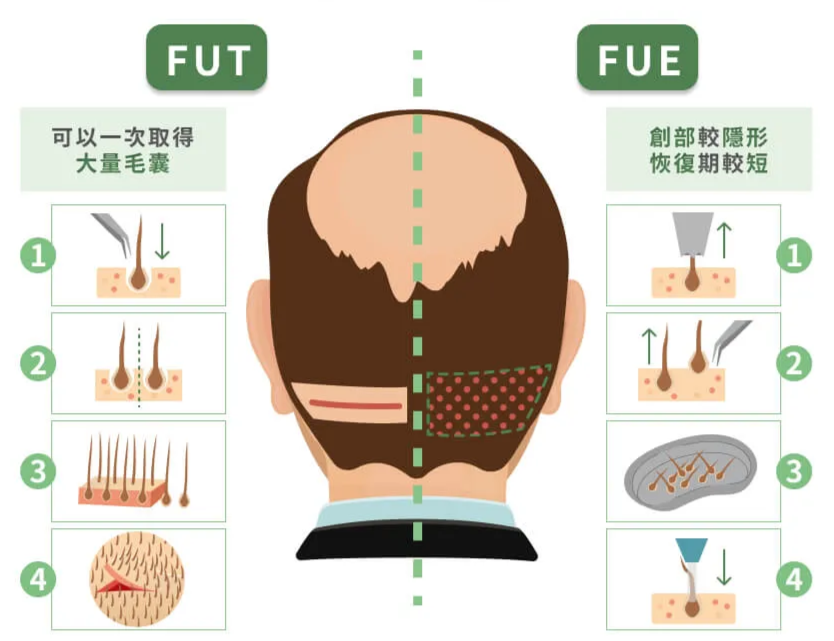
術式選擇是規劃的最後一步,但它與前面四步緊緊相扣。毛囊單位摘取術(FUE)不需切除頭皮、不留線狀疤痕,恢復期較短,但單次手術能取得的毛囊數量受限於後枕部點狀分布的耐受度。毛囊單位移植術(FUT)透過取下後枕部一塊頭皮,由團隊在高倍放大鏡下分離毛囊,單次能取得較多毛囊,但會在後枕部留下一條線狀疤痕。
對於需求量大的複雜髮友,醫師有時會評估分次手術的策略。首次手術先處理優先度最高的區域(如前額與額顳角),間隔 6 至 12 個月後評估後枕部恢復情況、毛囊存活與整體外觀,再決定下一次手術的範圍。這個間隔不是隨意設定,而是讓供髮區頭皮有足夠時間恢復、讓首次植入的毛囊穩定生長,避免供髮區一次抽取過多造成密度難以回復的下降。
那些容易被忽略的規劃變數
合併系統性疾病的髮友,需要更謹慎的時序安排
並非所有的健康問題都會直接影響植髮,但有些狀況需要在規劃階段先處理。三高(高血壓、高血糖、高血脂)與胰島素抗性會加速雄性禿進程,若髮友血糖控制不佳或血壓未穩定,醫師通常會建議先回到內科把基礎控制好再評估手術。原因有兩個:一是慢性發炎環境會降低植入毛囊的存活率,二是血壓控制不良會影響術中出血量與術後癒合。多囊性卵巢症候群(PCOS)的女性髮友,因體內雄性激素過多會持續攻擊毛囊,若未先處理荷爾蒙問題,植髮後仍可能持續落髮,使整體效果打折。
自體免疫疾病的處理時序更需謹慎。扁平毛髮苔癬、盤狀紅斑性狼瘡這類疤痕性落髮疾病,臨床上需在非活動期穩定至少 2 年才會考慮手術,否則植入的毛囊可能在新一波發炎中再度被破壞。長期使用抗凝血劑或抗血小板藥物的髮友,則需要與內科醫師討論手術期間的調整方案,平衡心血管風險與手術出血的取捨;脂漏性皮膚炎或活動期的毛囊炎,也需要先把頭皮環境穩定下來,否則植入後容易出現傷口感染。
身體畸形恐懼症(BDD)是另一個容易被忽略的規劃變數。這類髮友會過度關注他人不易察覺的外觀細節,植髮手術不僅難以解決其心理困擾,反而可能在術後因為「沒有達到想像中的完美」而加重症狀。臨床上若在初次諮詢中發現這類傾向,醫師通常會建議先尋求心理專業評估,而非直接安排手術。這種「先暫緩、再評估」並不是把髮友拒於門外,而是讓植髮真正解決外觀問題,而不是反過來放大心理困擾。
年齡與落髮時機,影響長期規劃的核心變數
年齡是規劃複雜植髮時最容易被低估的變數。根據 ISHRS 在 2025 年發表的執業普查(Practice Census),2024 年首次接受植髮的髮友中,95% 落在 20–35 歲之間,顯示植髮族群明顯年輕化。這個趨勢一方面反映社會對外觀的重視提前,另一方面也帶來新的規劃挑戰。
問題在於:25 歲以下的年輕髮友,雄性禿往往仍在活躍進展期,未來的最終落髮範圍很難準確預測。同一個 22 歲、目前看起來是 Norwood 第三期的髮友,可能十年後穩定在第四期,也可能進展到第六期。如果在落髮活動期就用大量毛囊處理前額,幾年後當頭頂與中間區開始稀疏時,後枕部資源可能已不足以支援後續手術。
臨床上對這類年輕髮友普遍的處理原則包括三個重點:先以內科治療穩定落髮 12 個月以上,觀察治療反應與落髮趨勢;設下「保守的、可未來延伸的髮際線設計」這個底線,把選項留給未來;手術範圍以前額為主,避免過早處理頭頂髮旋區。這樣做的目的不是限制髮友的選擇,而是替十年、二十年後的自己保留調整空間。家族落髮史在這裡也是一個關鍵參考,若直系男性親屬最終都進展到 Norwood 第六或第七期,醫師會傾向採用更保守的規劃。
植髮規劃中常見的問題
願意花錢做大範圍,為什麼醫師還是建議分次?
很多髮友以為植髮的限制只在費用,只要願意付費就能一次做完。事實上,手術規劃的瓶頸從來不是費用,而是供髮區能安全提供的毛囊數量。即使後枕部密度充足,單次手術抽取超過該區域可承受的比例,也會造成供髮區難以恢復的稀疏,而且過長的手術時間會降低毛囊離體後的存活率。分次手術的決策來自臨床判斷而非商業考量,是用兩次相對安全的手術,換取整體更高的存活率與更穩定的最終外觀。
後枕部看起來還很多,為什麼說毛囊不夠?
這是另一個常見的誤解。後枕部的「外觀濃密」與「真正可移植的毛囊數量」不是同一件事。臨床上需要透過毛囊檢測儀量化每平方公分的毛囊單位數、單位內毛髮數量、以及微小化比例,才能算出真正可安全抽取的存量。瀰漫型非型態性脫髮(DUPA)的髮友外觀上後枕部可能還算濃密,但顯微下已開始毛囊微小化,這類情況臨床上需高度警覺,並非肉眼能直接判斷。
分期植髮是因為醫師技術不夠嗎?
這個誤解忽略了分期手術本身就是一種規劃工具。對於 Norwood 第五至七期的髮友,一份針對 820 例進階期雄性禿髮友以 FUE 進行植髮的 2019 年回顧性研究 顯示,即使在 12 個月時 94% 的髮友對結果感到滿意,仍有 62% 希望進行後續手術以增加密度或擴大覆蓋範圍。這顯示分次規劃不是技術不足的妥協,而是進階期落髮髮友達成理想結果的常見路徑。一次處理過多區域、抽取過量毛囊,反而可能讓供髮區留下無法挽回的稀疏。
複雜的不是手術,而是取捨
植髮看似是一場手術,背後卻是一系列關於資源與優先順序的取捨。複雜的狀況之所以複雜,不在於要種多少株,而在於要從哪裡取、何時取、先種哪裡、是否分次、有沒有需要先處理的健康問題。每一個決定都會影響十年、二十年後的整體外觀。
從診斷確認、落髮活動度、供髮區盤點、需求區排序到術式選擇,醫師走過的這五個思考面向,本質上是在替髮友把「現在的需求」與「未來的可能」放在同一張規劃圖上一起看。這也是為什麼同樣的落髮等級,不同人會收到不同方案的真正原因。
每位髮友的落髮歷程、頭皮條件與生活需求都不相同,實際的手術規劃需要經由專業醫師的完整評估,包括頭皮鏡檢查、病史回顧與必要的內科檢驗。任何手術皆有風險,術前應與醫師充分溝通,理解自己當下的條件、可達成的目標,以及為了達成這個目標需要付出的時間與配合。
參考資料
- Follicular Transplantation: Patient Evaluation and Surgical Planning, 1997
- A new classification of pattern hair loss that is universal for men and women: basic and specific (BASP) classification, 2007
- Densitometry and Video-microscopy, 2007
- Hair Transplantation (StatPearls), 2025
- Is Every Patient of Hair Loss a Candidate for Hair Transplant?—Deciding Surgical Candidacy in Pattern Hair Loss, 2021
- Guidelines for management of androgenetic alopecia based on BASP classification—the Asian Consensus Committee guideline, 2013
- Approach to Hair Transplantation in Advanced Grade Baldness by FUE: A Retrospective Analysis of 820 Cases, 2019
- ISHRS 2025 Practice Census Results, 2025

