你的後枕部,是一座不會補貨的毛囊銀行
許多髮友在第一次走進診間諮詢植髮時,心裡想的往往是「我需要種多少株」,卻很少先問一個更根本的問題:「我的後枕部到底還有多少株可以用?」植髮手術的本質並不是「生產」毛囊,而是「搬運」毛囊。醫師從後枕部的安全供髮區取出毛囊,移植到前額、頭頂或其他需要覆蓋的區域,整個過程是一場零和遊戲,取了多少、那裡就少了多少,不會再長回來。
根據國際毛髮修復外科學會(ISHRS)多年來的臨床統計與研究,一般人一生中可安全摘取的毛囊單位大約在 4,000 至 6,000 株之間,部分供髮區條件較優的髮友可能略多,但絕大多數人都落在這個區間。根據 ISHRS 2025 年普查報告,2024 年初次植髮手術平均使用約 2,347 株,這意味著單次手術就可能消耗一生供髮量的三分之一到一半。更值得注意的是,同一份報告指出約 30.8% 的髮友需要進行第二次手術才能達到預期效果,另有 1.9% 需要三次以上。
這些數字說明了一件事:毛囊是不可再生的有限資源,而落髮往往持續數十年。醫師在規劃植髮手術時,不只是在解決「現在」的問題,更必須為未來十年、二十年後保留足夠的資源彈性。在有限條件下,醫師究竟如何思考毛囊資源的分配與使用?
供髮區的先天條件決定了一切的起點
安全供髮區不是無限大的倉庫
後枕部之所以被稱為「安全供髮區」,是因為這個區域的毛囊先天帶有抗雄性荷爾蒙(DHT,二氫睪固酮)的特性,不會像前額和頭頂的毛囊隨著雄性禿進程逐漸萎縮。這個概念在醫學上稱為「供區優勢」(Donor Dominance),毛囊移植到新位置後仍保留原來後枕部的基因特性,不容易再受 DHT 攻擊而脫落。
然而,安全供髮區並不是整個後腦勺。它有明確的解剖學邊界,大致位於上下枕骨隆突之間的帶狀區域。根據 Walter Unger 在 1994 年針對 328 名 65 歲以上男性的研究,約 80% 的人在這個範圍內的毛囊能維持終身穩定。超出這個範圍的「過渡區」(Intermediate Zone)毛囊,有可能隨著年齡增長和落髮進程而逐漸萎縮,這也是為什麼經驗豐富的醫師會特別謹慎地界定取髮範圍,避免從過渡區摘取毛囊,導致移植後數年毛囊再度失去活性。
密度與毛囊組成因人而異
每個人的安全供髮區條件差異很大。根據 ISHRS FUE 臨床指引與相關文獻,後枕部的毛囊密度通常介於每平方公分 60 至 80 個毛囊單位之間,其中亞洲人平均約 61 至 74 個毛囊單位(部分國際文獻如 StatPearls 將上限記載為 85 FU/cm²,本文依臨床常見範圍採 60–80 FU/cm² 之數據)。不過,毛囊密度只是其中一個面向,醫師評估時還會同時考量以下幾個關鍵指標:
每個毛囊單位包含的毛髮根數也是一大變數。一個毛囊單位(又稱髮株)可能包含 1 到 4 根毛髮,而根據 Mysore(2019)的分析,亞洲人的毛囊單位平均約含 1.6 至 1.9 根毛髮,相較於高加索人平均約 2.2 根,整體可移植的毛髮總量會受到影響。這也是為什麼亞洲髮友在單次手術中能取得超過 3,000 個毛囊單位的情況相對不常見。此外,毛髮粗細(毛幹直徑)也深刻影響視覺覆蓋效果,亞洲人的毛幹通常較粗,在一定程度上可以彌補密度上的劣勢。
醫師在術前會使用頭皮鏡檢查(又稱毛囊檢測儀)仔細測量這些數值,作為整體規劃的基礎。根據 StatPearls 臨床教科書(2025)的整理,當供髮區密度低於每平方公分 40 個毛囊單位時,大量取髮就不太適合,因為取得過多會使後枕部出現肉眼可見的稀疏,也就是俗稱的「蛀蝕感」。
毛囊萎縮與 DUPA:不是所有後枕部都安全
值得特別提醒的是,極少數髮友的落髮型態屬於「瀰漫型非型態性脫髮」(DUPA,Diffuse Unpatterned Alopecia),後枕部也會出現毛囊萎縮與密度下降。醫師會透過頭皮鏡檢測後枕部的毛囊微小化比例,若超過 15% 即為警訊,超過 35% 則被視為植髮的禁忌,因為這些毛囊即使移植到前額仍可能持續萎縮。實際效果因個人體質與狀況而異,建議經專業醫師評估。
與一般文獻的用詞差異說明: 在醫學文獻中,毛囊因 DHT 攻擊而逐漸縮小的過程通常稱為「毛囊微小化」(Miniaturization),強調的是一個動態的病理過程;而在臨床衛教語境中,也常使用「毛囊萎縮」來描述這個現象的結果狀態。兩者指涉的是同一件事,只是切入角度略有不同。本文視語境交替使用。
受植區的優先順序:不是想種哪裡就種哪裡
為什麼醫師通常建議「先處理前額髮際線」
面對有限的毛囊資源,醫師不可能把所有區域都種到原始密度,因此必須做出策略性的優先排序。在臨床實務上,多數醫師會建議優先處理前額髮際線,背後有幾個重要的考量。
前額是人際互動中最先被注意到的區域,對整體外觀的影響遠大於頭頂。一個設計得宜的髮際線能大幅改善視覺年齡和臉部比例,用相對較少的毛囊就能創造顯著的改善感。相較之下,頭頂(髮旋區域)的毛髮呈螺旋狀向外放射,即使種植了相當數量的毛囊,髮絲之間不容易堆疊,頭皮仍會透出來,需要的毛囊量遠大於前額,視覺改善效率反而較低。正如 Bernstein 與 Rassman(1997)在毛囊移植美學研究中所指出的,如何在有限供髮量下做出最佳分配是植髮規劃的核心命題。頭頂在這個框架下甚至被形容為「毛囊的黑洞」,面積大、需求量多(通常需 1,500 至 3,000 株以上),投入與產出比例不理想。
此外,頭頂區域的血液供應不如前額充沛,這會影響移植毛囊的存活率。多位植髮外科醫師的臨床觀察指出,頭頂的移植毛囊存活率可能略低於前額(目前尚無大規模對照研究量化這一差距,臨床報告的估計範圍從輕微差異到顯著落差皆有),成熟時間也更長,前額通常 9 至 12 個月可見到較完整的效果,頭頂則可能需要 15 至 24 個月。
「孤島效應」是長期規劃最需要避免的陷阱
如果醫師在規劃時沒有考慮髮友未來的落髮進程,單獨處理頭頂而忽略前額,或者在第一次手術就過度集中於某區域,幾年後很可能出現「孤島效應」(Island Effect)。移植的毛囊因帶有抗 DHT 特性而持續生長,周圍原生髮卻因雄性禿進程繼續掉落,最終形成不自然的「毛髮孤島」,反而比不做手術更突兀。
這正是為什麼有經驗的醫師不會單純問「你想種哪裡」,而是會先評估整體落髮趨勢,根據 Norwood 分類判斷禿髮期別並預估未來進展,再決定這次手術的毛囊分配方案。
不同區域的毛囊單位規格選用
醫師在分配毛囊時,不只考慮「種在哪裡」,還會考慮「用什麼規格的毛囊單位」。一個毛囊單位可能包含 1 至 4 根毛髮,醫師會根據不同區域的需求選用不同規格:
髮際線最前緣通常使用 1 根毛髮的毛囊單位,因為自然的髮際線本身就是由細小的單根毛髮逐漸過渡到較密的區域,如果在最前排種入多根毛囊單位,會出現不自然的「一叢一叢」感。往後退的過渡區搭配 2 根毛髮的毛囊單位,到了需要密度的核心區域(如前額中段、頭頂)才使用 3 至 4 根的多根毛囊單位堆疊視覺濃密感。
這種精細的分配方式,某種程度上就像在有限預算下做投資配置,每一株毛囊放在哪裡、用什麼規格,都攸關最終的整體效果。

長期落髮進程的預判:今天的規劃要為十年後負責
年齡與落髮穩定度是關鍵變數
一位 25 歲、Norwood 分類第 2 至 3 期的年輕髮友,和一位 45 歲、同樣分期但落髮已趨穩定的髮友,即使現狀相似,醫師的規劃策略也會截然不同。年輕髮友的落髮進程可能還在加速,如果此時就把大量毛囊集中種在當下的落髮區域,五到十年後落髮範圍繼續擴大,不僅可能出現孤島效應,更會面臨「想再做第二次手術卻供髮區已經不夠」的困境。
這也是為什麼部分醫師會建議較年輕的髮友先以藥物穩定落髮進程,等到落髮速度明顯趨緩後再考慮手術。常見的藥物包括口服 Finasteride(柔沛,5α-還原酶抑制劑,每日 1mg)和外用或口服 Minoxidil(生髮水),目的是延緩原生髮掉落速度,間接「延長」有限毛囊資源的使用效益。
根據 ISHRS 2025 年普查,受訪會員回報的 2024 年初次植髮手術髮友中,多數集中在 20 至 35 歲的青壯年族群(該調查為會員回報數據,各地區分布可能有所差異)。這代表相當比例的髮友在第一次手術後,仍然面對長達二三十年甚至更久的潛在落髮進程。如果第一次手術就用掉了過多的供髮資源,未來的選項就會大幅受限。
「保守規劃」不是不作為,而是策略性預留
在植髮領域中,「保守」是一個正面的詞彙。保守規劃意味著醫師在第一次手術時不追求一次到位的最大密度,而是留出足夠的供髮區資源,讓髮友在未來若需要後續手術時仍有毛囊可用。
第一次手術的移植量通常不超過一生可用量的 40% 至 50%。以一般人約 6,000 株的終生供髮量計算,首次手術使用 2,000 至 2,500 株是比較謹慎的做法,這樣未來仍有 3,000 至 4,000 株的緩衝空間。
受植區的種植密度也會有策略性的取捨。根據 Kumaresan(2019)對受植區的研究,以亞洲髮友而言,每平方公分 35 個毛囊單位通常已足以呈現合理的覆蓋效果。如果追求超過每平方公分 50 至 60 個毛囊單位的極高密度種植,不僅需要消耗更多供髮資源,還可能因為頭皮血管供應不足而影響毛囊存活率。
術式選擇也是資源策略的一環
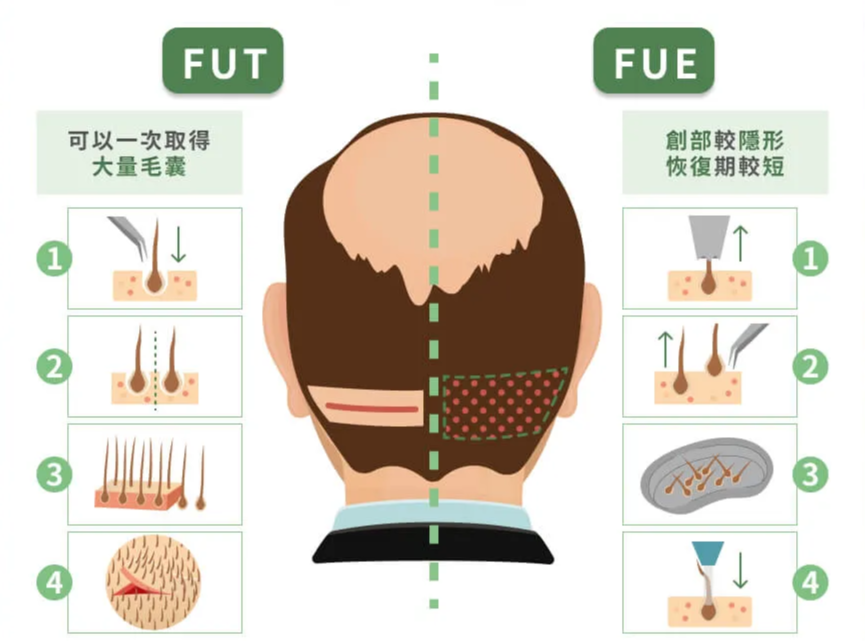
FUE(毛囊單位摘取術)和 FUT(毛囊單位移植術)這兩種主流術式,對供髮區的影響方式截然不同,也因此牽涉到長期資源規劃的策略考量。
FUE 是使用微型鑽取器(通常內徑 0.8 至 1.0mm)逐株從後枕部提取毛囊單位,優點是不留線狀疤痕、恢復較快,但摘取範圍分散在整個供髮區,會均勻降低該區域的整體密度。根據 Ahmad 等人(2018)的研究,建議首次 FUE 手術的摘取量不超過供髮區總密度的 35%;Keene 等人(2018)於 ISHRS Hair Transplant Forum 的分析也指出,平均密度約 70 FU/cm² 的髮友在摘取 30% 至 35% 後,殘餘密度將接近肉眼可辨識稀疏的臨界點,實際安全上限因個人毛髮粗細與髮色對比而異。
FUT 則是從後枕部切取一條帶狀皮瓣,再由專業團隊在高倍放大鏡下分離成個別的毛囊單位。單次可取得較多株數,且只影響切取範圍,周圍密度不受影響,但會留下一條線狀疤痕。
部分文獻指出,長期規劃中結合 FUE 和 FUT 兩種術式可比單一術式多取得約 2,000 至 3,000 個毛囊單位。但術式選擇需綜合考量髮友的髮型偏好、疤痕體質、頭皮鬆弛度等條件,由醫師根據個別狀況判斷。
術後的兩種落髮現象:毛髮脫落期與驚嚇型落髮
毛髮脫落期:幾乎每位髮友都會經歷的正常階段
術後數週到數月內,新植入的毛囊會經歷一段「毛髮脫落期」。這段時期的毛幹會先暫時脫落,毛囊短暫進入休止期,之後再重新回到生長期開始長出新的毛髮。幾乎所有髮友都會遇到這個過程,屬於預期中的正常現象。
這個現象背後的生理機制並不複雜:毛囊在取出、體外保存、再植入的過程中會受到物理壓力。毛囊中的毛乳突(Dermal Papilla,毛囊的生長中心)在移植後會暫時休眠,大約三個月後才重新啟動生長週期。因此,髮友在術後第一到第四個月會經歷一段「看起來好像沒什麼效果」的時期,其實是毛囊正在重新建立血液供應、進入新生長週期的過渡階段。
理解毛髮脫落期的重要性在於:它不代表手術失敗,也不代表移植的毛囊沒有存活。醫師通常會在術前就向髮友說明這個過程,並建議以 9 至 12 個月的時間作為評估前額效果的基準點,頭頂區域則可能需要更長的 15 至 24 個月。
驚嚇型落髮:需要術前說明與術後追蹤的非預期現象
和毛髮脫落期不同,少部分髮友在種植區附近的原生髮,可能出現所謂的「驚嚇型落髮」(Shock Loss)。這裡指的不是移植的毛囊脫落,而是種植區「周圍」的原生毛囊因為手術帶來的壓力,短暫進入休止期而脫落。多數情況下,這些原生髮會在幾個月內逐漸長回,但因為屬於非預期的併發症,需要在術前完整說明並於術後持續追蹤觀察。
驚嚇型落髮在女性雄性禿的髮友中發生比例較高,這與女性落髮型態通常較為瀰漫、種植區與原生髮區域高度重疊有關。在男性髮友中,發生率相對較低,文獻報告約為 10%。任何手術皆有風險,術前應與醫師充分溝通。
當供髮區條件真的不夠時:替代方案與輔助策略
體毛移植:補充性的資源來源
當後枕部供髮區的毛囊資源確實不足以覆蓋所有需要治療的區域時,部分醫師會考慮從鬍鬚或胸毛取得輔助性的毛囊。鬍鬚毛囊通常較粗壯,適合用於增加頭頂中段或髮旋區域的體積感,但因毛髮質地與生長週期和頭皮原生髮不同,不太適合單獨用於髮際線最前緣。體毛移植屬於輔助手段,適用性因人而異,需醫師根據個別條件謹慎評估。
藥物與非手術療程:延長資源的使用效益
如同前面提到的,藥物治療(Finasteride、Minoxidil)在毛囊資源分配的脈絡下,扮演的角色不只是「治療落髮」,更是「保護原生髮、減少未來手術需求」。每多維持一年的原生髮穩定,就等於多保留了供髮區資源給未來使用。
此外,PRP(高濃度血小板血漿)增生療法和低能量雷射(LLLT)等非手術方式,也可作為輔助手段協助維持原生髮的穩定。這些療法無法取代植髮手術,但在整體毛囊資源管理的策略中,可以作為「延長資源使用期限」的工具。
常見問題
一次種多一點,是不是以後就不用再來了?
很多髮友以為,第一次手術時盡量多種,就能一勞永逸。但現實是,雄性禿是一個持續進行的過程,即使植入的毛囊因為帶有抗 DHT 特性而不會掉落,周圍的原生髮仍會隨著時間持續變細、脫落。如果第一次手術就用掉了大部分的供髮資源,幾年後落髮範圍擴大時,醫師手上能用的毛囊已經所剩無幾,調整空間就非常有限。
醫師評估後說我供髮區不夠,是不是要換一家看看?
供髮區的條件是客觀的生理事實,不會因為換一家診所就突然變多。如果一位醫師建議「保守規劃」而另一位卻承諾「可以一次種很多」,髮友反而需要更謹慎。過度摘取(Overharvesting)是植髮手術最嚴重的併發症之一,一旦供髮區出現明顯的稀疏或蛀蝕狀缺損,不僅無法恢復,還會影響未來所有的治療選項。
植髮做完就不用管了,效果會一直維持嗎?
移植的毛囊確實具有較高的長期穩定性,但這不等於術後可以完全不管。根據臨床研究,長期追蹤下部分髮友的移植區域密度也會出現輕微的減少,而且周圍的原生髮會繼續受到雄性禿的影響。因此,術後持續的藥物使用與定期回診追蹤,是維持整體效果的重要環節。醫師通常會建議在術後 3、6、9、12 個月各安排一次追蹤評估,之後每年一次,觀察移植毛囊的生長狀態、原生髮的變化趨勢,以及是否需要調整藥物或考慮後續治療。
精準分配是植髮成功的核心思維
回到最根本的問題:在有限條件下,醫師如何分配與使用毛囊資源?答案其實是一個多層次的綜合判斷。
醫師必須在術前完整評估供髮區的密度、毛囊單位組成、頭皮鬆弛度,以及是否存在 DUPA 等特殊狀況,確認可用的總資源量。接著根據髮友的年齡、落髮分期、家族史和生活需求,制定兼顧「當下效果」與「未來彈性」的分配方案。手術中依照不同受植區域的視覺需求選用適當規格的毛囊單位,術後透過藥物治療與定期追蹤,延長資源的有效使用期限。
這套思維模式,比起追求「一次種到滿」的直覺想法,更需要專業的臨床判斷與長遠的策略視野。對於正在考慮植髮的髮友而言,理解這個概念有助於在諮詢時提出更精準的問題,也更能理解醫師為何建議「先不要做」或「分階段進行」。實際效果因個人體質與狀況而異,建議尋求專業醫師的評估與溝通,在有限條件下做出對自己最有利的決定。
參考資料
- International Society of Hair Restoration Surgery (ISHRS). 2025 Practice Census Full Report (PDF).
- ISHRS Follicular Unit Excision Advancement Committee. FUE Clinical Practice Guidelines (2019).
- Keene SA, et al. Determining Safe Excision Limits in FUE. Hair Transplant Forum Int’l, 2018; 28(1):1-11.
- Ahmad M, et al. Effect of Follicular Unit Extraction on the Donor Area. J Coll Physicians Surg Pak, 2018.
- Bernstein RM, Rassman WR. The Aesthetics of Follicular Transplantation. Dermatologic Surgery, 1997.
- Mysore V. Logic of Hair Transplantation. Indian J Plast Surg, 2019.
- Kumaresan M. Recipient Area. Indian J Plast Surg, 2019.
- Hair Transplantation. StatPearls, NCBI Bookshelf (2025).

