植髮手術是一場「多階段精密工程」
許多髮友對植髮的認知,可能停留在「把毛囊從後面取出來,種到前面」這樣簡單的描述。然而,一台標準的植髮手術往往耗時 6 至 8 小時,過程中需要協調取髮、毛囊分離與品管、離體保存、植入區切口設計、以及逐株植入等多個環節。根據 ISHRS 2025 Practice Census 的調查,ISHRS 會員醫師每月平均執行 15 台植髮手術,這反映出植髮手術高度仰賴醫師親自操作的特性。
任何一個環節出現偏差,都可能連鎖影響毛囊存活率與最終效果。舉例來說,毛囊離體時間過長會導致細胞缺氧損傷,植入密度規劃不當則可能造成局部血液供應不足。這也是為什麼經驗豐富的醫師會在術前就建立完整的手術藍圖,並在術中持續監控與調整,確保每個步驟都在可控範圍內。本文將從「術前評估與資源規劃」「取髮階段的品質控管」「毛囊離體保存策略」「植入區切口設計」以及「團隊協作與流程管理」五個面向,深入解析醫師如何確保整體規劃能穩定執行。
術前評估:從供體區密度建立手術藍圖
後枕部密度檢測是規劃的起點
植髮手術的首要步驟,並不是開始取髮,而是透過高倍放大鏡精確檢測後枕部的毛囊密度。臨床上一般以每平方公分 60 至 80 個毛囊單位(follicular unit, FU)作為評估基準,這個數值決定了「可安全摘取的總量上限」以及「前額或頭頂能達到的覆蓋範圍」。若髮友的後枕部密度偏低(例如低於每平方公分 50 FU),醫師就必須更審慎地分配有限的毛囊資源,避免過度摘取導致供體區出現明顯稀疏。
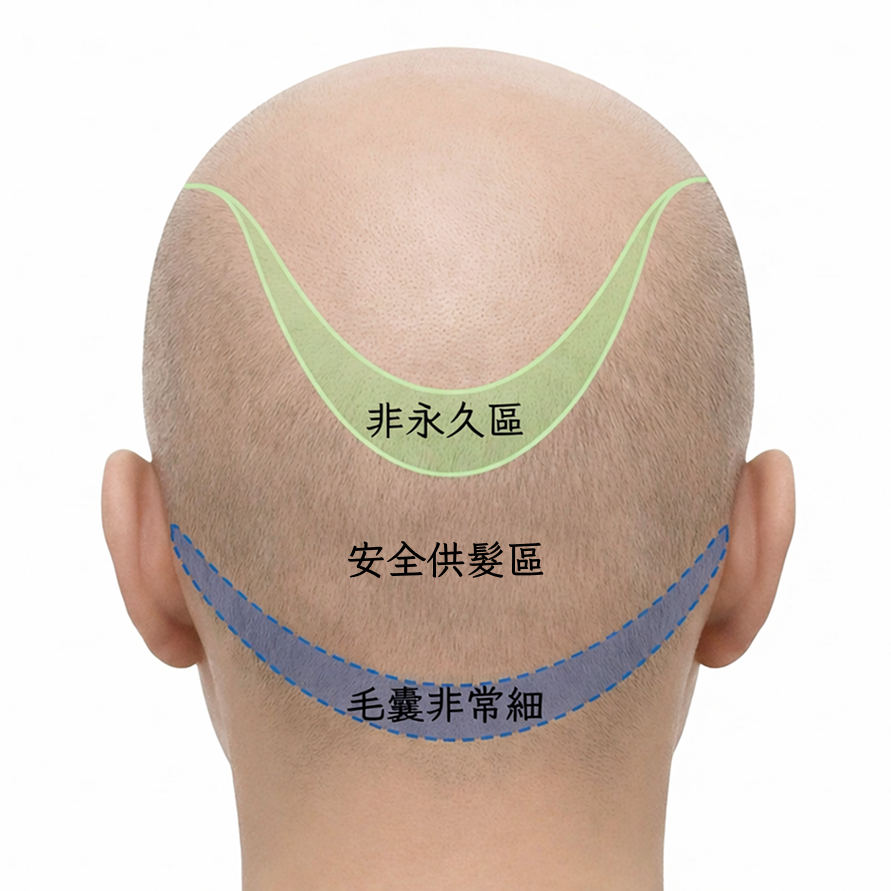
資源分配與長期規劃的整合
醫師在術前評估階段還需要考量髮友的落髮進程是否已趨於穩定。根據 Journal of Cutaneous and Aesthetic Surgery(2021)發表的植髮實務指引,術前應與髮友充分溝通可覆蓋面積、預期密度、後續是否需要二次手術等議題,並以書面紀錄作為雙方共識的依據。這份指引同時建議,手術計畫應涵蓋初始規劃數量與實際執行數量的對照,以確保術後可追溯。
ISHRS 2025 Practice Census 的調查數據也顯示,相當比例的髮友在一生中可能需要進行第二次植髮手術。這意味著醫師在首次手術時就不能「用盡」供體區資源,而必須預留足夠的毛囊存量,為未來可能的補強手術保留空間。這種「長期資源管理」的思維,是術前規劃中最容易被忽略、卻對最終滿意度影響最大的因素之一。
取髮階段:精準摘取與品質控管
FUE 與 FUT 的摘取精度差異
植髮手術的取髮方式主要分為 FUE(毛囊單位摘取術)與 FUT(毛囊單位移植術)兩大類。FUE 使用直徑約 0.8 至 1.0 mm 的精密鑽取器,逐一從供體區摘取毛囊單位,不會留下線性疤痕,但對醫師的手感與判斷力要求極高。根據 Journal of Cosmetic Dermatology(2020)刊載的相關研究,FUE 已逐漸取代 FUT 成為全球最廣泛採用的植髮技術。
FUT 則是從後枕部取下一條帶有毛囊的皮瓣,再於高倍放大鏡下逐一分離出毛囊單位。這種方式的優勢在於單次可取得較大量的毛囊,且分離過程中毛囊受到的機械性損傷相對較小。不過,FUT 會在供體區留下線性疤痕,部分髮友可能因此傾向選擇 FUE。
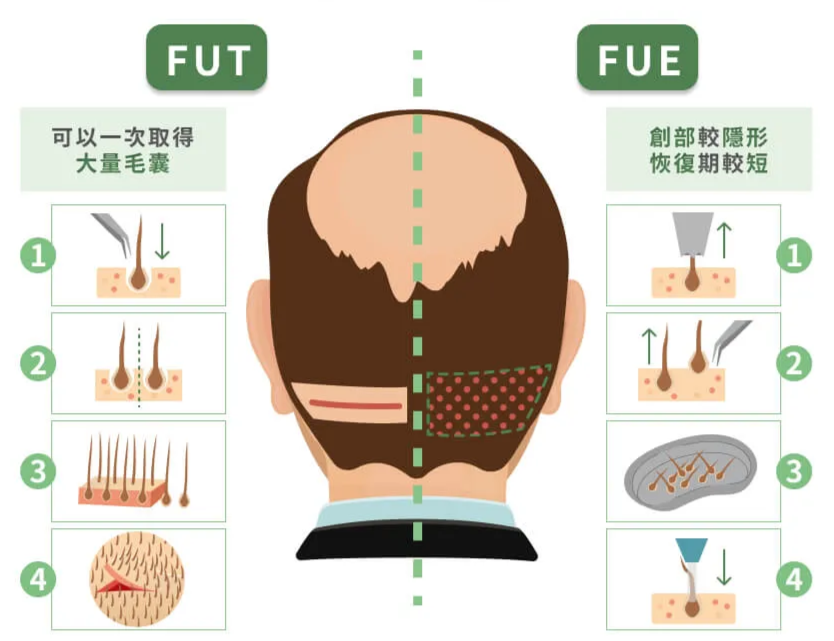
截斷率:衡量摘取品質的關鍵指標
無論採用 FUE 或 FUT,摘取過程中的「截斷率」(transection rate)都是衡量品質的核心數據。截斷率指的是毛囊在摘取過程中被切斷或損傷的比例,技術成熟的醫師通常能將 FUE 的截斷率控制在 4% 以下,這意味著每摘取 100 個毛囊單位,被損傷的不超過 4 個。根據 Journal of Cutaneous and Aesthetic Surgery(2010)刊載的毛囊存活率回顧研究,毛囊在摘取過程中受到的鈍性創傷(特別是對毛囊隆突區的損傷)會顯著降低存活率,而低溫保存則可能對此提供一定程度的保護。
術中即時品管的重要性
經驗豐富的醫療團隊會在取髮過程中持續進行品質檢核:每批摘取的毛囊都會在高倍放大鏡下確認完整性,損傷的毛囊會被標記並排除於植入計畫之外。這種「邊取邊檢」的流程看似增加了手術時間,實際上卻能有效避免「種了不長」的問題,從源頭確保每一株植入的毛囊都具備生長潛力。部分醫療團隊還會在每完成一定數量的摘取後,統計該批次的截斷率,若數值異常升高則立即調整鑽取角度或更換器械,將品管落實到每一個操作細節。
毛囊離體保存:與時間賽跑的關鍵環節
離體時間與存活率的關係
毛囊從供體區被摘取出來的那一刻起,就失去了原本的血液供應,進入缺血缺氧狀態。這段「離體時間」(time out of body, TOB)的長短,直接影響毛囊的存活率。根據 Hair Transplant Forum International 刊載的保存液研究(Cole 與 Reed, 2012),早期使用冷藏生理食鹽水的研究顯示,毛囊存活率大約以每小時 1% 的速率下降,離體 6 小時後存活率約為 86%,24 小時後降至約 79%。
這組數據說明了為什麼植髮手術的流程節奏如此重要。醫師必須在「取髮速度」與「品質控管」之間取得平衡,既不能為了追求速度而犧牲摘取精度,也不能因為過度謹慎而讓毛囊在體外等待太久。一般而言,大多數植髮手術的毛囊離體時間控制在 2 至 6 小時之間,這也是保存液研究中最常被討論的時間區間。
進階保存液的科學原理
為了延長毛囊在離體期間的存活窗口,許多臨床團隊已從傳統的冷藏生理食鹽水,轉向採用專為組織保存設計的細胞內型保存液(intracellular-type solution)。這類保存液的離子組成更接近細胞內部環境,能在低溫條件下減緩細胞水腫與凋亡的進程。根據 Cole 與 Reed(2012)發表於 Hair Transplant Forum International 的保存液比較研究,在延長保存時間的壓力測試中,使用細胞內型保存液搭配腺苷三磷酸(ATP)的毛囊,在離體 5 天後仍有 72% 的存活率,而單純使用保存液但未添加 ATP 的組別存活率為 44%,使用生理食鹽水的組別則降至 0%。該研究同時引述 Beehner 的 96 小時保存實驗,確認搭配 ATP 的保存液不僅提升存活率,還能維持毛囊的毛幹粗度品質。
保存策略的臨床考量
除了保存液本身的選擇之外,Cooley(2014)在 Hair Transplant Forum International 發表的生物強化植髮回顧進一步彙整了 ATP、生長因子與細胞外基質產品在植髮手術中的應用證據,支持將生物強化策略納入臨床保存流程的趨勢。這些研究提供了一個重要的臨床啟示:即使在一般植髮手術 2 至 6 小時的離體時間範圍內,保存液的選擇仍可能對毛囊品質產生可偵測的影響。因此,醫師在術前規劃時就會將保存策略納入考量,包括保存液的種類、溫度監控(通常維持在 2°C 至 8°C),以及 ATP 添加劑的使用時機。
植入區切口設計:密度、角度與血管保護的三方平衡
切口形狀與血管叢保護
植入區的切口設計是整台手術中最考驗醫師美學判斷與解剖學知識的環節。醫師必須在每一個切口中同時控制「深度」「角度」「方向」與「間距」四個變數,任何一項偏差都可能導致毛囊存活率下降或術後外觀不自然。
根據 Indian Journal of Plastic Surgery(2021)刊載的切口設計研究,切口的形狀與深度會直接影響對真皮血管叢的損傷程度。該研究指出,使用半錐形刀片相較於矩形刀片和針頭,所需的穿透深度較低,因而對血管叢的破壞較小。同時,採用銳角進針可減少對深層血管叢的損傷,而冠狀切口(coronal slit)相較於矢狀切口(sagittal slit),在相同刀片尺寸下造成的血管損傷更小。
植入密度的安全上限
在植入密度方面,臨床實務中通常將每平方公分 35 至 50 FU 視為安全且能達到良好視覺效果的範圍。超過每平方公分 50 至 60 FU 時,局部血液供應可能不足以支撐所有毛囊的再血管化需求,進而增加缺血性壞死的風險。根據 Indian Journal of Plastic Surgery(2021)刊載的植髮併發症回顧,植入區壞死的技術性風險因素包括:切口製作時的血管損傷、缺乏經驗者進行高密度植入,以及使用高濃度腎上腺素溶液。
分區規劃與角度漸變策略
頭皮並非均質的平面,不同區域的原生毛髮生長角度、方向與密度各有差異。前額髮際線區域的毛髮通常以 15 至 20 度的極銳角貼近頭皮生長,中段頭皮約為 30 至 45 度,而頭頂旋渦區則呈現放射狀的複雜方向分布。醫師在製作切口時,必須依照各區域的原生特性逐步調整角度與方向,才能讓植入的毛囊在生長後呈現自然的流向。
這種「分區規劃」的思維也直接影響密度分配策略。經驗豐富的醫師通常會在髮際線前緣使用較細的單毛囊單位營造柔和的過渡感,中段區域則以 2 至 3 根毛囊的單位增加覆蓋度,整體呈現由前向後、由疏到密的漸層效果。這樣的設計既符合自然毛髮的分布規律,也能在有限的毛囊資源下創造最佳的視覺填充效果。
團隊協作與術中流程管理
醫師主導的多環節同步協調
植髮手術並非醫師一人能完成的工作。一台典型的植髮手術需要醫師與多位助手共同運作:醫師負責取髮、製作植入區切口等核心步驟,助手團隊則負責毛囊分離、品質檢核、保存液管理與逐株植入等工作。根據 ISHRS 2025 Practice Census 的調查,ISHRS 會員醫師強調親自執行手術的重要性,這與某些「黑市植髮」由非醫療人員操刀的狀況形成明確對比。
團隊的默契與穩定性對手術品質的影響不容忽視。當團隊成員長期合作,彼此對手術節奏、器械傳遞、品管標準都有一致的理解時,手術過程中的溝通成本大幅降低,也能減少因為失誤而導致的毛囊損耗。
術中監控與即時調整
穩定執行的另一個關鍵,在於醫師能否根據術中的實際狀況即時調整規劃。例如,若取髮過程中發現某一區域的毛囊品質不如預期,醫師可能需要微調摘取範圍或調整植入區的密度分配。又或者,若保存液的溫度偏離了 2°C 至 8°C 的理想範圍,團隊需要立即修正。
這種「動態調整」的能力,建立在充分的術前規劃與豐富的臨床經驗之上。術前規劃提供了明確的目標與框架,臨床經驗則賦予醫師在框架內靈活應變的判斷力。兩者缺一不可。
常見問題
毛囊數量越多效果就越好嗎?
很多髮友以為植髮的效果取決於「種了多少株」,但實際上,毛囊的存活品質遠比數量更重要。如果為了追求高數量而壓縮品管時間、延長毛囊離體時間,或在承載力不足的區域強行高密度植入,結果反而可能適得其反。根據前述保存液研究與切口設計文獻,每一株毛囊從摘取到植入的每一個環節,都需要在可控條件下精確執行,才能真正轉化為「長得出來的頭髮」。
手術時間越短代表技術越好嗎?
部分髮友可能認為手術時間短代表醫師技術高超,但這個邏輯並不完全正確。過度壓縮手術時間可能意味著品管環節被簡化、毛囊處理不夠細緻,或團隊在高壓下更容易出錯。一台執行良好的植髮手術,其時間長度應該與手術規模(毛囊數量)和複雜度(植入區域的分布與設計需求)成正比,而非越短越好。
選擇 FUE 就不需要擔心供體區嗎?
由於 FUE 不會在供體區留下線性疤痕,部分髮友可能認為 FUE 對供體區「沒有影響」,甚至誤以為可以無限制地反覆摘取。但事實上,每一次 FUE 摘取都會在後枕部留下微小的點狀疤痕,當摘取密度過高時,這些點狀疤痕會累積成肉眼可辨的稀疏區域。根據 Journal of Cutaneous and Aesthetic Surgery(2021)發表的植髮實務指引,術前應與髮友充分討論供體區的長期承載力,並將未來可能需要的二次手術納入整體規劃。醫師在首次手術時就必須控制摘取範圍與密度,確保供體區在視覺上仍維持自然的覆蓋度。
穩定執行的核心在於「系統性思維」
植髮手術的成功,從來不是單一環節的勝利,而是從術前評估到術後照護的每一個步驟都在可控範圍內精確執行的結果。供體區密度評估決定了資源分配的上限,取髮階段的品質控管確保每一株毛囊的完整性,離體保存策略為毛囊爭取最佳的存活條件,植入區切口設計則在密度目標與血管承載力之間取得平衡,而團隊協作與術中監控則讓整個流程維持穩定的節奏與品質。
對髮友而言,理解這些環節的意義在於:選擇植髮醫師時,不應只關注「種了多少株」或「手術費用多少」,而應了解醫師在每一個環節的規劃與品管標準。實際效果因個人體質與狀況而異,任何手術皆有風險,術前應與醫師充分溝通,建立合理的期待與明確的手術計畫,才是植髮成功的真正基礎。
參考資料
- ISHRS 2025 Practice Census Results, 2025
- Hair Transplant Practice Guidelines — Journal of Cutaneous and Aesthetic Surgery, 2021
- Review of Factors Affecting the Growth and Survival of Follicular Grafts — Journal of Cutaneous and Aesthetic Surgery, 2010
- The Optimal Holding Solution and Temperature for Hair Follicle Grafts — Hair Transplant Forum International, 2012
- Bio-Enhanced Hair Restoration — Hair Transplant Forum International, 2014
- Optimal Hair Transplant Recipient Site Slit Design: Minimizing Vascular Damage — Indian Journal of Plastic Surgery, 2021
- Complications of Hair Transplant Procedures: Causes and Management — Indian Journal of Plastic Surgery, 2021

