植髮術前評估,遠比你想像中複雜
許多髮友在初次走進診間時,最常問的問題是「我適不適合植髮」和「大概要種多少株」。這兩個看似簡單的問題,背後其實牽涉到一套相當完整的臨床資訊收集與判斷流程。植髮手術不像一般門診開藥,它是一項需要長期規劃、涉及有限資源分配的外科處置,醫師必須在術前將所有關鍵變數攤開來,才能做出合理的手術建議。
根據一項涵蓋 18 國、38 位植髮專家參與的國際共識聲明(Journal of Dermatological Treatment, 2023),正確篩選手術候選人是植髮成功的前提,醫師應仔細評估髮友的期待、排除活躍性頭皮疾病、完整告知可能的併發症,並取得書面知情同意。這不只是流程,而是確保手術品質的基本功。
換句話說,醫師在評估植髮時所做的,本質上是一項「風險與資源的綜合盤點」。這篇文章將從醫師的臨床視角,拆解術前評估中最關鍵的幾個資訊面向,幫助髮友理解:為什麼醫師需要問這麼多問題、做這麼多檢查,以及這些資訊如何影響最終的手術決策。
面向一:落髮類型的鑑別診斷
為什麼要先確認落髮原因
醫師在接觸髮友的首要步驟,不是討論要種多少株,而是先釐清「為什麼會掉髮」。落髮的原因非常多元,從最常見的雄性禿(androgenetic alopecia),到休止期落髮、圓禿、疤痕性落髮,甚至藥物引起的生長期落髮,每一種類型對應的治療策略截然不同。如果沒有先確認診斷就進行植髮,不僅手術效果可能大打折扣,甚至可能加速落髮惡化。根據 StatPearls 資料庫(NCBI, 2025 年更新)的臨床指引,醫師在問診時應涵蓋皮膚科疾病、甲狀腺功能、糖尿病、自體免疫疾病、營養缺乏、近期生產史、化療或放療暴露等,這些因素都可能影響手術結果。用藥史同樣重要,像是抗凝血劑或某些降血壓藥物都可能干擾毛髮生長週期。
疤痕性與非疤痕性落髮的關鍵差異
臨床上區分「疤痕性」與「非疤痕性」落髮尤其關鍵。非疤痕性落髮(如雄性禿)的毛囊雖然萎縮但尚未不可逆地被破壞,植髮後移植毛囊的存活率通常可達約九成。疤痕性落髮(如扁平毛髮苔癬、盤狀紅斑性狼瘡)則因毛囊已被疤痕組織取代,真皮層浸潤非常多的免疫細胞持續攻擊毛囊,移植存活率往往僅有四到五成,且術後有復發風險,必須在疾病穩定至少兩年後才能考慮手術。
快速落髮期手術的兩大風險
即使確認是雄性禿,醫師仍需判斷落髮速度是否趨於穩定。如果髮友正處於快速落髮期,貿然手術可能面臨兩個問題:一是種植區周圍的原生髮持續萎縮,導致術後出現不自然的「島嶼效應」;二是供髮區的毛囊資源被過早消耗,未來若落髮範圍擴大,可能無法再進行補救。依據 Norwood 分類系統,第 3 至 5 期且落髮速度明顯趨緩的髮友,通常是較理想的植髮候選人。相反地,年齡在 25 歲以下、仍處於 Norwood 第 1 至 2 期的年輕髮友,醫師多半會建議先以藥物治療穩定落髮,待型態確立後再評估手術需求。這不是拒絕治療,而是為了讓有限的毛囊資源發揮最大效益。
DUPA:連毛囊銀行都不穩定的特殊情況
另一種需要特別警覺的狀況是瀰漫型非型態性脫髮(Diffuse Unpatterned Alopecia, DUPA)。這類髮友的後枕部也出現毛囊萎縮與密度下降,因為連「毛囊銀行」本身都不穩定,移植後的毛囊同樣可能逐漸萎縮,手術效果將大打折扣,因此這類髮友更需要醫師專業的評估。
面向二:供髮區的量化評估
後枕部毛囊密度決定「能種多少」
後枕部是植髮手術的核心資源區,這裡的毛囊因先天抗雄性荷爾蒙特性,移植後不易再受 DHT(二氫睪固酮)攻擊而萎縮。醫師在術前會使用頭皮鏡或毛囊檢測儀,在後枕部多個點位測量毛囊單位密度,計算出平均值,作為手術規劃的基礎數據。
臨床上一般以每平方公分 60 至 80 個毛囊單位作為安全供髮區的常見密度範圍。需要注意的是,密度並非沿著整個後枕部均勻分布,中枕區通常密度最高,耳上區域密度最低,因此醫師需要在多個點位取樣才能得到準確的平均值。
臨床實務與文獻的密度數值差異
關於後枕部毛囊密度的數值,臨床實務與國際文獻之間存在細微差異,值得說明。國際文獻常以每平方公分 65 至 85 個毛囊單位為參考範圍,而臨床實務上則多以每平方公分 60 至 80 個毛囊單位作為評估標準。這項差異主要來自幾個因素:測量工具與放大倍率的不同、取樣位置的差異,以及東西方人種在毛囊分布上的先天差異(亞洲人毛囊密度普遍略低於高加索人種)。實務上,這個範圍差異並不影響手術決策的大方向,但在精準計算可取用毛囊總量時,採用臨床實測值會比直接套用文獻數據更適合每位髮友。
此外,StatPearls(NCBI, 2025 年更新)也指出,供髮區密度超過每平方公分 80 個毛囊單位屬於優質條件,低於 40 個則被視為不適合大量取髮。這意味著不同髮友之間的「資源稟賦」可能差距很大,醫師必須根據個別實測數據來規劃手術方案,而非套用統一標準。
取髮比例與可用量的估算
知道密度之後,下一步是估算「能安全取走多少」。後枕部的安全供髮區面積大約為 200 平方公分(因人而異),但並非這個區域的所有毛囊都能取用。無論採用 FUE(毛囊單位摘取術)或 FUT(毛囊單位移植術),都必須保留足夠的殘餘密度,確保後枕部外觀不會因取髮而明顯稀疏。一般建議 FUE 的單次取髮比例不超過該區域總密度的 25% 至 35%。以密度每平方公分 70 個毛囊單位為例,200 平方公分的安全供髮區約有 14,000 個毛囊單位,依 25% 計算約可取用 3,500 株。這個數字看似不少,但對於 Norwood 第 5 至 7 期的大範圍落髮而言,仍然可能捉襟見肘,因此醫師需要從一開始就進行「資源的長期配置規劃」。
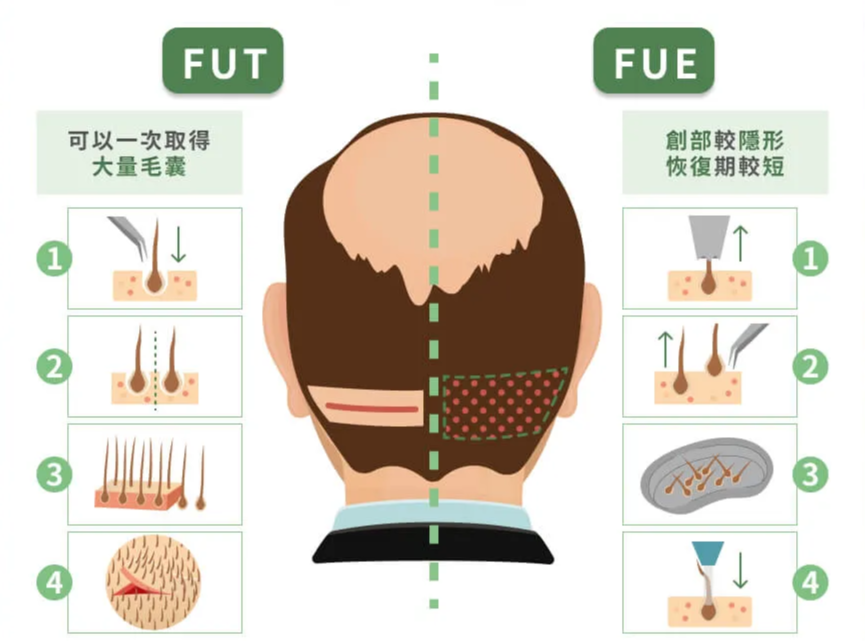
殘餘密度與視覺補償因素
根據 Hair Transplant Forum International 的臨床討論(ISHRS, 2018),術後殘餘密度低於每平方公分 40 至 50 個毛囊單位時,後枕部可能出現肉眼可見的稀疏,特別是偏好短髮造型的髮友更為明顯。這也是為什麼同樣取用相同數量的毛囊,不同髮友的後枕部視覺影響可能截然不同。因此,安全取髮量不只是一個數學公式,還要考量髮友的髮型偏好、頭髮粗細、捲曲度等視覺補償因素。
面向三:頭皮與全身健康狀態
活躍頭皮炎症需先治療
頭皮本身的健康狀態是植髮成功的重要前提。活躍的頭皮發炎,例如脂漏性皮膚炎、毛囊炎或黴菌感染(頭癬),都會增加術後感染風險,影響移植毛囊的存活率。前述國際專家共識聲明明確建議,在手術前應排除活躍性頭皮炎症,必要時先進行治療使頭皮回到穩定狀態。一篇 2026 年發表於 Frontiers in Medicine 的系統性回顧(原文連結)也強調,術前完整的臨床與頭皮鏡評估對於排除早期或潛伏的疤痕性落髮至關重要,因為某些自體免疫性掉髮(如扁平毛髮苔癬)可能在術後被手術創傷誘發,導致移植毛囊不可逆地喪失。
血循與慢性病的間接影響
頭皮的血液循環狀況也間接影響毛囊存活。長期吸菸會造成微血管收縮,降低頭皮血流灌注,國際共識建議術前 3 至 6 週戒菸,並在術後持續同等時間,長期戒菸能帶來最佳術後效果。糖尿病與高血壓等慢性疾病也需在術前控制至穩定範圍,必要時由內科或內分泌科醫師協同評估。
影響手術安全的用藥調整
醫師在術前問診時,會詳細詢問髮友目前使用的藥物。抗凝血劑(如 warfarin)和抗血小板藥物需要在術前調整,以降低術中出血風險,但這類藥物往往是心血管疾病的必要用藥,是否停藥必須經心臟科醫師評估。其他可能影響毛髮生長的藥物,包括某些乙型阻斷劑(如 propranolol)、安非他命類藥物等,也需要在術前被記錄與評估。
血液檢查與內分泌排查
血液檢查是另一項常見的術前檢查項目。醫師會確認是否有貧血、甲狀腺功能失調、缺鐵、缺鋅等營養素不足或內分泌問題。這些全身性因素若未被發現和矯正,即使植髮手術順利完成,術後毛囊的生長表現也可能不如預期。對女性髮友而言,多囊性卵巢症候群(PCOS)造成的荷爾蒙失調也是需要特別排查的項目。
面向四:心理期待與動機評估
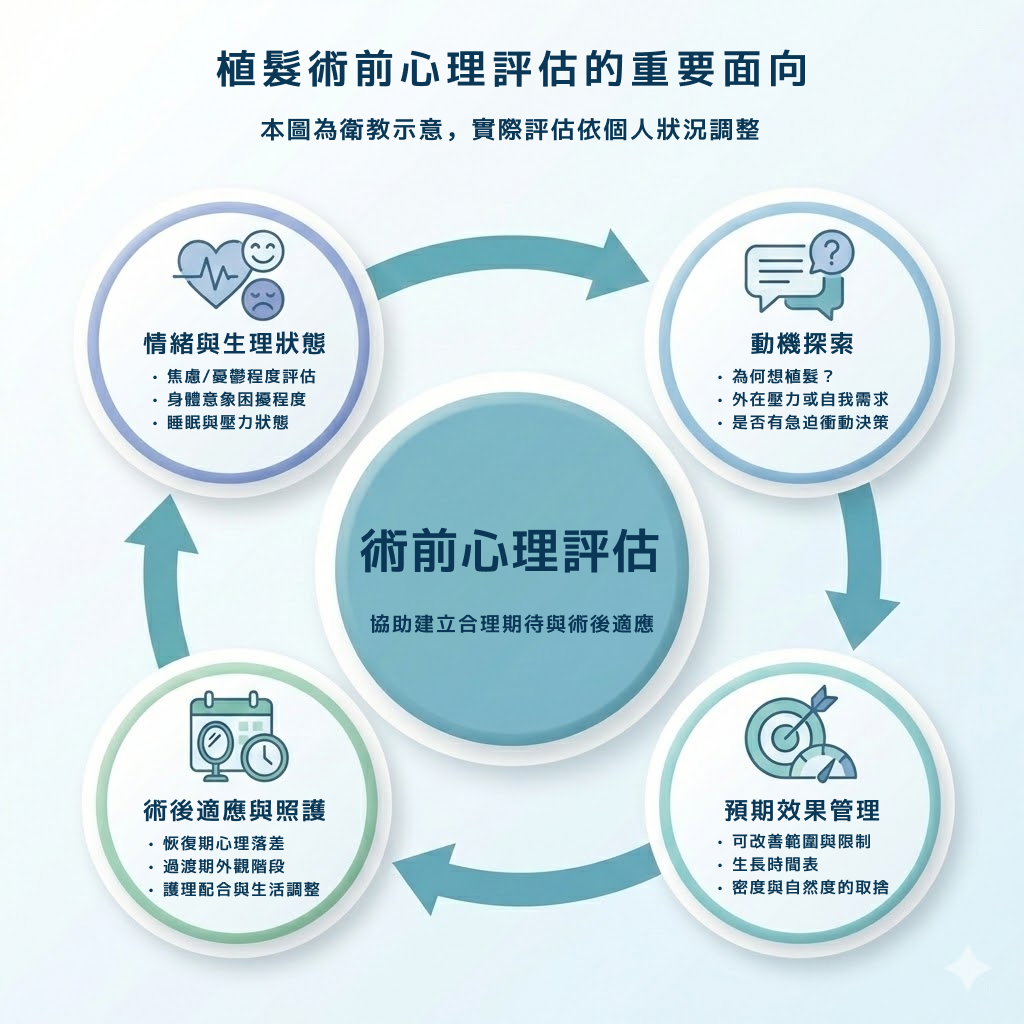
心理篩檢與 BDD 的識別
植髮的技術面固然重要,但髮友的心理狀態與期待同樣會影響「成功」的定義。一篇 2025 年發表於 PMC 的敘事性回顧(Journal of Cosmetic Dermatology, 2025)指出,當髮友的期待被妥善管理、心理風險因子被納入考量時,植髮手術能有效提升自尊與情緒幸福感;反之,篩選不足或選擇不當的個案,術後反而可能出現更嚴重的不滿甚至心理健康惡化。醫師在評估中需要特別留意的是身體畸形恐懼症(Body Dysmorphic Disorder, BDD)。這類髮友對自身外觀的「缺陷」有過度且不成比例的關注,植髮手術通常無法解決其心理困擾,反而可能加重症狀。國際文獻建議在術前納入簡易的心理篩檢工具,例如 BDDQ(身體畸形恐懼症問卷)或 BDI(Beck Depression Inventory),協助識別需要轉介心理專業的高風險個案。
手術動機的健康與否
醫師也需要評估髮友的手術動機。出於提升自信、改善外貌的動機通常是健康的,但若是受到外部壓力(如伴侶要求)、追求「完美」、或試圖透過外觀改變來解決人際或職場問題,則可能埋下術後不滿的種子。一項由 ISHRS 2025 年實務普查的數據顯示,90% 的植髮髮友選擇手術的首要原因是「讓自己變得更有吸引力」。這本身並無問題,但醫師需要確認這個期待是否建立在對手術限制的合理認知之上。
知情同意書需要的不只是簽名
完成所有面向的評估後,醫師會與髮友進行一場完整的術前溝通,將所有評估結果整合為一個具體的手術方案(或暫緩建議)。這場溝通應涵蓋:預計移植的毛囊數量與分布規劃、手術方式的選擇(FUE 或 FUT)、預期效果與限制、可能的併發症(包括毛髮脫落期、驚嚇型落髮、感染、腫脹等),以及術後照護與回診計畫。
知情同意書的簽署不是走流程,而是確保髮友在充分理解所有資訊後,做出真正屬於自己的決定。根據印度植髮學會發布的臨床實務指引(PMC, 2021),術前文件應詳細記錄既往病史、藥物過敏、基線生命徵象、預計取髮數量、預期效果與時程,以及是否可能需要後續二次手術等資訊。這些紀錄不僅是醫療品質的保障,也是對髮友權益的保護。
面向五:髮際線設計與長期美觀規劃
術前評估的最後一個重要面向,是髮際線設計與長期外觀的整體規劃。這個環節往往被許多髮友忽略,卻是決定手術結果是否「自然」的核心要素之一。
髮際線設計的科學與藝術
髮際線設計不只是畫一條線那麼簡單。一個自然的髮際線具有幾個關鍵特徵:中央較低、兩側自然弧度上揚,且前緣存在「微不規則感」(micro-irregularity),即有少數單一毛囊隨機分布在邊界外側,而非呈現整齊的直線切邊。過於規則的髮際線在近距離觀察時,容易讓人一眼看出是人工植入的結果。
醫師在設計髮際線時,需要同時考量以下幾個因素:髮友目前的年齡與臉型比例、額頭高度、未來落髮可能擴展的區域,以及供髮區能支援的密度上限。對年輕髮友而言,設計過低的髮際線雖然當下看起來效果顯著,但隨著年齡增長與落髮持續進展,可能在未來形成與整體外觀不協調的違和感。
因此,有經驗的醫師通常會採取「略保守、可調整」的設計策略,為未來留下彈性空間。
密度分配的優先順序
在供髮區資源有限的前提下,醫師需要為髮友規劃最有效益的密度分配方案。一般原則是:優先重建視覺上最關鍵的「框架區域」,即前額髮際線與兩側太陽穴的連接線,這個區域的完整性對於整體外觀改善的貢獻最大;其次才考慮頭頂與後枕部的密度補植。
對於落髮範圍較大的髮友(Norwood 第 5 至 7 期),醫師通常不建議在單次手術中追求所有稀疏區域的「全面覆蓋」,因為這樣不僅會過度消耗供髮區資源,也可能因為植入密度過高而影響毛囊存活率。分階段手術(staged approach)讓每次手術都能在最適合的條件下進行,也讓每批移植的毛囊有足夠空間生長,是管理大範圍落髮的更穩健策略。
常見問題
毛囊夠多就一定能做植髮嗎?
很多人以為只要後枕部毛囊密度足夠,就可以直接安排手術。但實際上,毛囊密度只是評估拼圖中的一塊。即使供髮區條件優良,如果落髮仍在快速進展、頭皮存在活躍發炎、或全身性疾病未受控制,醫師仍可能建議暫緩。植髮是一項「時機」與「條件」缺一不可的手術,不是只看資源多寡。
做了植髮就不用再管了嗎?
另一個常見的誤解是認為植髮後就一勞永逸。移植的毛囊因來自後枕部,確實具有較強的 DHT 抗性,但周圍未移植的原生髮仍可能持續萎縮。這意味著,如果不搭配藥物治療或其他養護措施來延緩原生髮的退化,幾年後可能出現「移植區域看起來正常、但周圍越來越稀疏」的不協調外觀。這也是為什麼醫師在術前評估時,就需要將長期治療計畫一併納入討論。
醫師問太多是在推銷嗎?
有些髮友覺得術前評估做了太多檢查、問了太多問題,擔心是診所在「加項目」。事實上,這些評估項目每一個都有明確的臨床意義。根據 2024 年發表於 Plastic and Aesthetic Research 的術前評估回顧文獻,仔細的病人篩選對於優化植髮手術結果至關重要,因為這項手術投入大量時間與費用,且仰賴有限的供髮區資源。省略任何一個評估環節,都可能在術後帶來難以逆轉的遺憾。
完整評估是植髮成功的真正起點
植髮手術的成功,不是從手術刀劃下的那一刻開始,而是從術前評估的起初就已經決定了大半。從落髮類型鑑別、供髮區密度量化、頭皮與全身健康盤點、術後風險預告,到心理期待的校準,每一層資訊都是醫師做出合理判斷的基礎。
對髮友而言,理解這套評估邏輯,不只是「知道醫師在做什麼」,更是保護自己的方式。當你能清楚理解每一項檢查的目的,就更能判斷一位醫師的評估是否夠完整、建議是否夠合理。實際效果因個人體質與狀況而異,任何手術皆有風險,術前應與醫師充分溝通,確保在充分理解的基礎上做出最適合自己的決定。
參考資料
- An International Expert Consensus Statement Focusing on Pre and Post Hair Transplantation Care(Journal of Dermatological Treatment, 2023)
- Hair Transplantation – StatPearls(NCBI StatPearls, 2025 更新)
- Distribution of Human Hair in Follicular Units: A Mathematical Model for Estimating the Donor Size in Follicular Unit Transplantation(Dermatologic Surgery, 1999)
- Determining Safe Excision Limits in FUE: Factors That Affect, and a Simple Way to Maintain, Aesthetic Donor Density(Hair Transplant Forum International, 2018)
- Complications in Follicular Unit Excision Hair Transplantation: Current Evidence and Practical Approaches(Frontiers in Medicine, 2026)
- Psychological Dimensions of Hair Transplantation: A Narrative Review of Current Evidence(Journal of Cosmetic Dermatology, 2025)
- Hair Transplant Practice Guidelines(Indian Journal of Plastic Surgery, 2021)
- ISHRS 2025 Practice Census Results(ISHRS, 2025)

