植髮不是「想做就能做」,背後是一連串專業判斷
許多髮友在發現落髮問題後,最直覺的念頭往往是「我可以植髮嗎?」然而站在醫師的角度,這個看似簡單的問題,實際上需要經過層層評估才能回答。植髮手術的本質,是將後枕部具有抗雄性荷爾蒙特性的毛囊,重新分配到稀疏或禿髮的區域。這意味著每一株被取出的毛囊都是不可再生的珍貴資源,一旦使用就無法復原。
正因如此,有經驗的醫師不會僅憑外觀就決定手術方案,而是會從落髮原因的鑑別診斷開始,逐步評估供髮區的品質與數量、頭皮的健康狀態、髮友的整體身心條件,最後才綜合所有資訊做出植髮與否的判斷。根據國際毛髮修復外科學會(ISHRS)所發布的 FUE 臨床實務指引,術前評估應涵蓋毛囊密度測量、供髮區範圍界定、以及落髮穩定度的確認,這些環節環環相扣,缺一不可。本文將依照醫師實際的評估流程,一步一步拆解植髮判斷背後的專業邏輯。
醫師評估植髮的核心流程
第一步:確認落髮類型與分期,因為不是所有掉髮都適合植髮
醫師在面對髮友時,最先要釐清的問題並不是「要植多少株」,而是「為什麼會掉髮」。落髮的原因非常多元,從最常見的雄性禿(Androgenetic Alopecia),到圓禿、休止期落髮、疤痕性落髮,甚至是甲狀腺功能異常或缺鐵性貧血等全身性因素,每一種的處理方式截然不同。根據 2021 年發表於 Indian Journal of Plastic Surgery 的一篇植髮候選人篩選指引,完整的術前評估必須包含詳細的全身病史、落髮專科病史,以及頭皮全區域的檢查,才能排除不適合手術的情況。
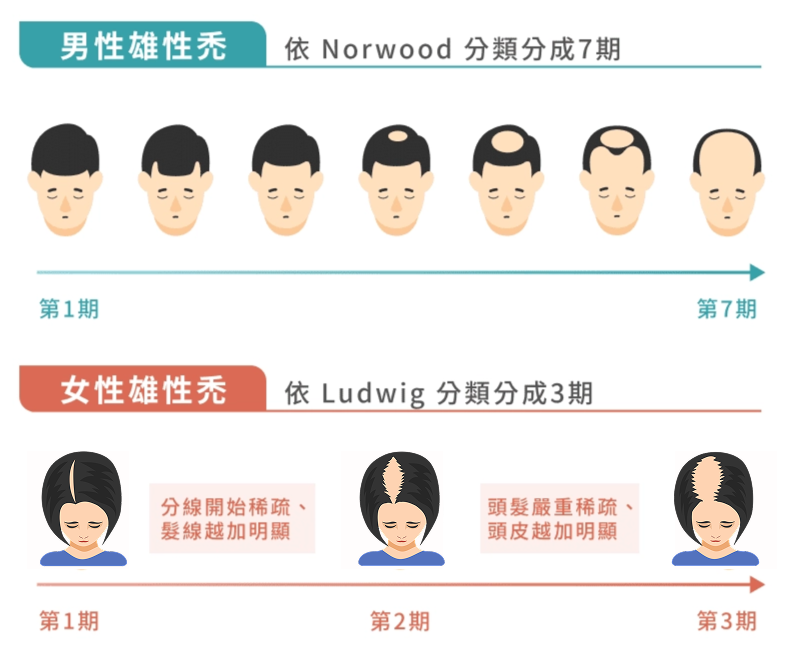
針對雄性禿,醫師會使用 Norwood 分類系統(男性)或 Ludwig 分類系統(女性)來判定落髮的嚴重程度。以男性為例,Norwood 第 3 至第 5 期且落髮速度已明顯趨緩的髮友,通常被認為是相對理想的植髮候選人。反之,Norwood 第 1 至第 2 期、年齡在 25 歲以下的年輕髮友,由於落髮尚未穩定、未來進展難以預測,醫師通常不建議立即手術,而是會先以藥物治療觀察至少 6 至 12 個月的穩定期。
特別值得注意的是「瀰漫型非型態性脫髮」(DUPA)這類特殊情況。DUPA 的特徵是後枕部也出現毛囊萎縮與密度下降,這代表連供髮區都不穩定,植髮後移植的毛囊同樣可能隨時間逐漸萎縮。早在 2007 年,Hair Transplant Forum International 上的一篇毛囊密度檢測研究即指出,供髮區的微型化程度評估,應是每位考慮植髮手術者不可省略的檢查環節。
第二步:供髮區品質與數量的全面盤點
確認落髮類型後,醫師會將評估焦點轉向後枕部——植髮手術的「毛囊銀行」。供髮區的評估不只是「看起來夠不夠濃密」這麼簡單,而是需要透過頭皮鏡檢查(Trichoscopy)與高倍放大鏡等工具,從密度、口徑、毛囊單位組成、微型化比例、以及頭皮鬆緊度等五個維度進行量化分析。這些量化數據不僅決定單次手術能取用多少毛囊,也直接影響醫師對未來是否還有餘裕進行第二次、甚至第三次手術的長期判斷。
以密度為例,臨床上一般以每平方公分 60 至 80 個毛囊單位(FU/cm²)作為評估後枕部可供安全取髮的參考範圍。若密度低於 40 FU/cm²,大量取髮可能導致供髮區出現明顯稀疏,影響外觀的自然度。根據印度毛髮修復外科醫師學會所發布的植髮實務指引,醫師還需綜合評估毛幹口徑——口徑較粗的毛髮即使株數較少,視覺覆蓋效果可能優於口徑細但數量多的情況。毛髮捲曲度、髮色與膚色的對比度等因素,也都會影響最終的視覺密度呈現。
另一個關鍵面向是毛囊單位的組成比例。每個毛囊單位包含一至四根毛髮不等,若髮友的供髮區含有較高比例的三根或四根組合,可以用較少的植入點創造較佳的密度效果。反之,若供髮區以單根毛囊單位為主,則需要更多的植入點才能達到相似的覆蓋程度。這些數據直接影響醫師對手術株數的規劃,以及分次手術的長期策略。
第三步:頭皮健康與全身狀態的篩檢
供髮區條件再好,如果頭皮正處於發炎狀態,醫師也不會貿然進行手術。常見需要先行處理的頭皮問題包括脂漏性皮膚炎、毛囊炎、以及各類疤痕性落髮疾病(如扁平毛髮苔癬、盤狀紅斑性狼瘡)。根據一項匯集國際專家共識的術前準備建議,患有發炎性頭皮疾病的髮友,應在接受專門治療並確認無活動性發炎後才進行植髮;疤痕性落髮則需病灶穩定至少兩年以上,才可考慮手術介入。
這裡需要特別說明的是,疤痕性落髮區域的毛囊已經被破壞且無法再生,該區域的血液循環供應也往往較差。即使在病灶穩定後進行植髮,移植毛囊的存活率也可能低於一般雄性禿的植髮案例。因此醫師在評估疤痕性落髮的髮友時,會更加謹慎地設定預期目標,並充分說明可能的結果差異。
全身性的健康狀態同樣是評估重點。醫師通常會安排血液檢查,排除貧血、甲狀腺功能失調、缺鐵、缺鋅等可能影響毛囊生長的系統性問題。若髮友正在服用抗凝血劑或特定的抗發炎藥物,也需要在醫師指導下於術前適時調整。此外,吸菸、飲酒與使用娛樂性藥物會影響術後傷口癒合與毛囊存活率,上述共識建議髮友在術前至少三天停止這些行為。女性髮友若有多囊性卵巢症候群(PCOS)或正處於產後落髮恢復期等特殊荷爾蒙狀態,醫師也會將這些因素納入整體評估,避免在不穩定的時期貿然手術。
第四步:心理期待的評估,植髮無法解決所有問題
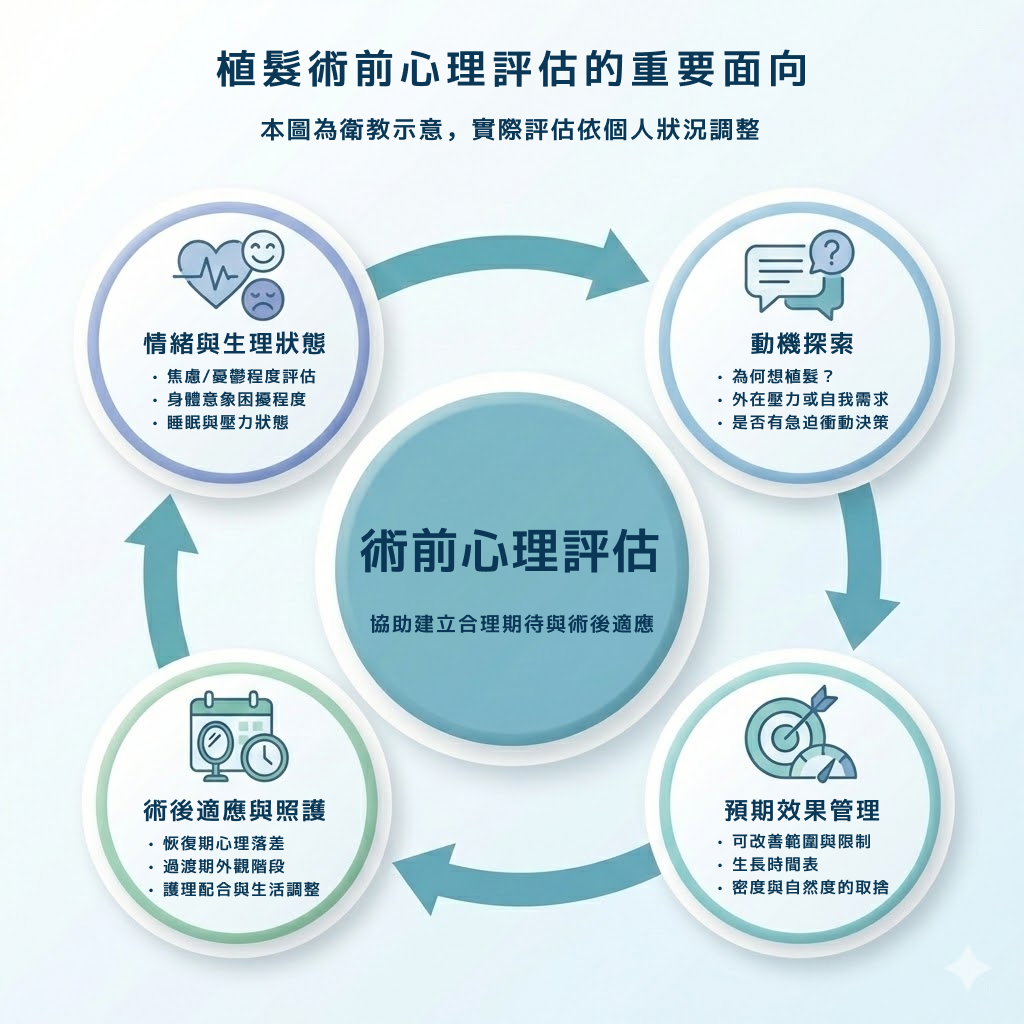
臨床上,醫師在評估髮友是否適合植髮時,心理層面的考量與生理條件同等重要。部分髮友對植髮效果抱持過高的期待,例如希望回到青少年時期的髮量、要求極低且平整的髮際線,或認為一次手術就能解決所有問題。這些不切實際的預期,往往是術後不滿意的主要來源。
更值得關注的是「身體畸形恐懼症」(Body Dysmorphic Disorder, BDD)。患有 BDD 的髮友可能會過度放大自己認為的外觀缺陷,即使客觀上落髮程度輕微,仍感到極度困擾。對這類髮友而言,植髮手術不僅無法緩解心理困擾,反而可能加重症狀。醫師在諮詢過程中若察覺髮友的期待與客觀狀況明顯不符,通常會建議先進行心理諮詢,而非直接安排手術。
第五步:綜合判斷與長期規劃,毛囊資源的策略性分配
完成以上所有評估後,醫師會將蒐集到的資訊整合為一份完整的手術規劃。這份規劃需要同時考量「現在」與「未來」:不僅要處理目前的禿髮區域,更要預留足夠的毛囊資源,應對日後可能持續進展的落髮。這也是植髮手術與多數一次性醫療處置最大的不同之處,它本質上是一項需要跨越十年以上時間軸的資源分配決策。
舉例而言,一位 30 歲、Norwood 第 3 期的髮友,若家族中有明顯的高期別落髮史,醫師可能不會一次將所有可用毛囊都投入前額區域的重建,而是會採取較保守的策略,先以 1,500 至 2,000 株處理最影響外觀的區域,同時保留未來可能需要補強頭頂或髮旋的空間。一篇 2018 年的植髮併發症回顧文獻也強調,術前的完整規劃與充分溝通,是降低術後併發症與不滿意度的關鍵。尤其對於需要分次手術的髮友,每一次的取髮量與植入區域都必須被納入整體藍圖中統籌考量。
取髮方式的選擇也在此階段確定。毛囊單位摘取術(FUE)以內徑 0.8 至 1mm 的鑽孔器逐株提取毛囊,不留線狀疤痕,適合偏好短髮造型或取髮範圍較分散的髮友。根據 ISHRS 2022 年全球執業普查,FUE 已成為男性植髮中最廣泛採用的取髮方式。毛囊單位移植術(FUT)則從後枕部取一塊皮瓣,由專業團隊在高倍放大鏡下分離毛囊再移植,合併FUE一起的話單次可取得較多株數,適合需要大面積覆蓋的情境。兩種方式各有適用條件,醫師會根據髮友的供髮區狀態、落髮範圍與個人偏好做出建議。
術後必須了解的兩個現象:毛髮脫落期與驚嚇型落髮
在手術規劃的溝通過程中,醫師還會特別向髮友說明術後可能經歷的兩種不同現象,這兩者經常被混淆,但本質上有根本性的差異。
毛髮脫落期是指術後數週到數月內,新植入的毛囊所經歷的正常生理過程。毛幹會先暫時脫落,毛囊短暫進入休止期,之後再重新回到生長期,長出新的毛髮。這個階段幾乎所有接受植髮的髮友都會遇到,屬於預期中的正常現象,不需要過度擔心。
驚嚇型落髮(shock loss)則是另一種情況。少部分髮友在種植區附近的原生髮,可能因手術過程中的組織壓力而短暫進入休止期,導致原本存在的頭髮暫時脫落。多數情況下這些原生髮會在數個月內逐漸長回,但由於這屬於非預期的併發症,醫師有責任在術前完整告知,並在術後持續追蹤觀察。根據 2018 年的回顧文獻,女性與供髮區已有明顯微型化的髮友,發生驚嚇型落髮的風險相對較高。
臨床實務與文獻用語差異說明:在國際文獻中,「shock loss」一詞常被廣泛用來涵蓋術後各種形式的暫時性落髮,包括新植入毛囊的毛幹脫落與原生髮受影響的情況。但在臨床實務上,為了讓髮友更清楚區分「預期中的正常過程」與「非預期的併發現象」,部分醫療團隊會將前者稱為「毛髮脫落期」,後者稱為「驚嚇型落髮」,以利術前溝通與術後追蹤。本文採用此種分類方式。
常見問題
落髮越嚴重,越應該趕快植髮?
很多髮友以為落髮程度越重,植髮的急迫性就越高。但實際上,如果落髮仍在快速進展中,此時植髮反而風險更大——因為種植區周圍的原生髮可能持續萎縮脫落,導致植入的毛囊形成不自然的「孤島效應」。以一位 25 歲、Norwood 第 2 至第 3 期的年輕髮友為例,若在落髮尚未穩定的階段就急於手術重建前額髮際線,幾年後當落髮持續往頭頂推進時,前額的植入區與後方日漸稀疏的原生區之間可能形成明顯落差。醫師通常會建議先以藥物(如 Finasteride 或 Minoxidil)穩定落髮至少 6 至 12 個月,確認掉髮速度明顯趨緩後,再考慮手術介入。
後枕部的頭髮用不完,可以多次手術無限補?
後枕部的安全供髮區是有限的。根據 ISHRS FUE 臨床實務指引所引述的文獻,後枕部的毛囊密度因人而異,臨床上一般以每平方公分 60 至 80 個毛囊單位作為評估可供取髮的參考範圍,而安全供髮區的總面積也各不相同。一般而言,一個人終生可供取用的毛囊總量約在 4,000 至 8,000 株之間,實際數字取決於供髮區的面積、密度與口徑。每次取髮都會消耗這個「毛囊存款」,若前期手術規劃過於激進,後續可能面臨無髮可用的窘境。這也是為什麼有經驗的醫師會格外強調分階段規劃的重要性。
別人植了 3,000 株效果很好,我也要植 3,000 株嗎?
每位髮友的頭皮條件都是獨一無二的。即使落髮分期相同,供髮區密度、毛髮口徑、髮色膚色對比、頭皮面積等變數都會影響最終效果。同樣植入 3,000 株,粗硬捲曲的毛髮可能創造出比細軟直髮更佳的視覺密度。醫師的專業判斷,正是在這些複雜變數之間找出最適合個別髮友的平衡點。
每一個判斷背後,都是為了讓有限資源發揮最大價值
植髮手術的決策過程,遠比多數人想像的複雜。從落髮原因的鑑別、供髮區的精密評估、頭皮與全身健康的確認、心理期待的校準,到長期毛囊資源的策略規劃,每一個步驟都是為了確保手術結果不只是「現在看起來好」,更要「十年後依然自然」。
任何手術皆有風險,實際效果因個人體質與狀況而異。建議有植髮需求的髮友,在做決定前先經過專業醫師的完整評估,充分了解自身條件與可能的預期結果,再根據醫師的建議選擇最適合的治療時機與方式。真正好的植髮規劃,不在於一次做到多少,而在於每一株毛囊都被放在最值得的位置上。
參考資料
- ISHRS Follicular Unit Excision Advancement Committee. FUE Clinical Practice Guidelines: Chapter I – Patient Evaluation. International Society of Hair Restoration Surgery, 2019.
- True RH. Is Every Patient of Hair Loss a Candidate for Hair Transplant?—Deciding Surgical Candidacy in Pattern Hair Loss. Indian J Plast Surg. 2021;54(4):435-440.
- Bernstein RM, Rassman WR. Densitometry and Video-microscopy. Hair Transplant Forum International. 2007;17(2):41.
- Kumaresan M et al. Hair Transplant Practice Guidelines. J Cutan Aesthet Surg. 2021;14(3):265-284.
- Kerure AS, Patwardhan N. Complications in Hair Transplantation. J Cutan Aesthet Surg. 2018;11(4):182-189.
- Vañó-Galván S et al. An international expert consensus statement focusing on pre and post hair transplantation care. J Dermatolog Treat. 2023.
- ISHRS. Practice Census 2022. International Society of Hair Restoration Surgery.

