同樣的禿頭,為什麼兩位醫師說的不一樣?
去年,一位 32 歲、Norwood 第三期(男性雄性禿分期標準)雄性禿的男性,先後諮詢了兩間植髮診所。第一間告訴他,後枕部毛囊密度充足,建議手術移植約 2,200 株,可以有效改善 M 字禿的問題;第二間則說,他的落髮還在進展中,目前不建議手術,先用藥物控制半年再評估。兩間診所給出的建議,幾乎是相反的。
這種情況並不罕見。植髮評估並非如量血壓那樣有標準數值可對照,而是一門涉及多個面向判斷的專業。醫師的訓練背景、臨床經驗、手術哲學,乃至使用的評估工具,都會影響最終給出的建議。這並不表示其中一方一定是錯的,而是說明植髮評估本質上就有一定程度的差異空間。
需要特別提醒的是,植髮手術屬於侵入性醫療行為,實際效果因個人體質、落髮程度與進展速度而有所不同,任何手術皆有潛在風險,術前應與醫師充分溝通個人狀況與可能的風險,並由專業醫師個別評估後再做決定。本文的目的,是幫助髮友理解評估差異的來源,從而在諮詢時能提出更有意義的問題。
本文從五個核心評估面向切入,說明不同醫師的判斷邏輯可能差在哪裡,以及這些差異對植髮結果的實際意涵。
影響植髮評估結果的 5 個關鍵面向
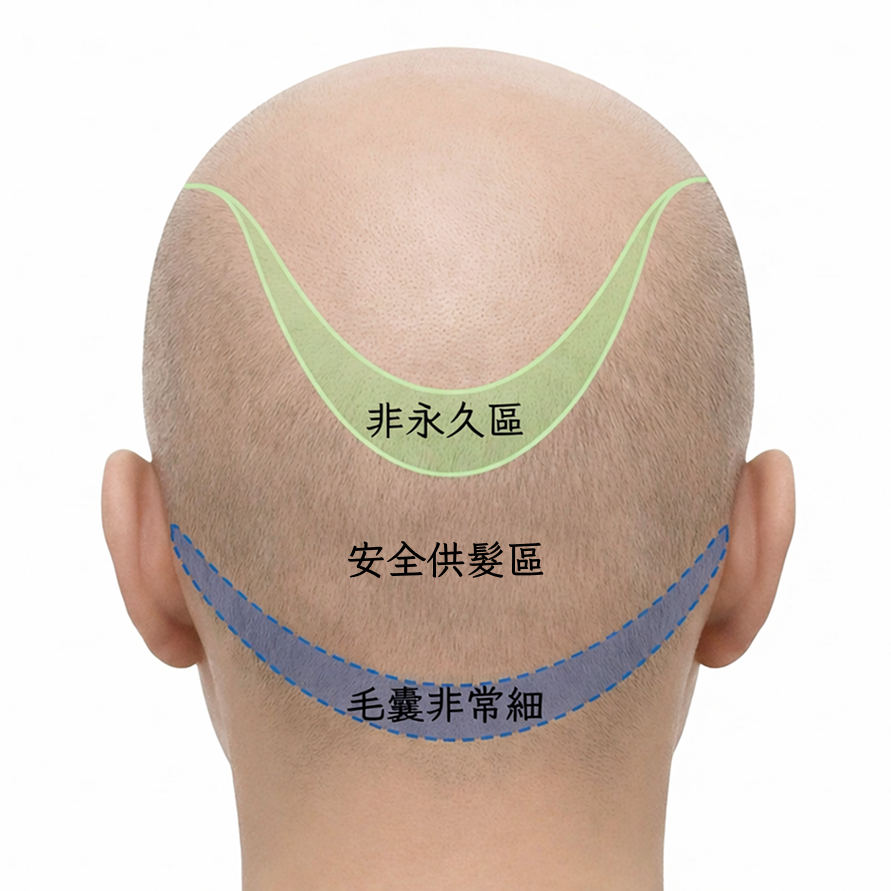
一、安全供髮區如何界定?保守與積極派的差異在哪裡?
「安全供髮區」是植髮手術最關鍵的概念之一。這個區域內的毛囊具有先天抗雄性荷爾蒙的特性,移植後存活率較高、日後不易再脫落,是植髮手術可靠的毛囊來源基礎。然而,不同醫師對安全供髮區邊界的劃定,可能存在相當大的落差。
根據 國際毛髮修復外科學會(ISHRS)2019 年 FUE(毛囊單位摘取術)臨床指引,安全供髮區的判定應考量髮友當前年齡,以及根據家族落髮史推估未來落髮進展的程度,指引中更直接指出「每一位年輕髮友都應被預設為未來可能演進為 Norwood VI 期」。此外,Hair Transplant Forum International 的研究(2018 年)進一步補充,毛囊在頭皮各區域的微小化程度同樣是判定安全供髮範圍的重要依據,評估時需透過頭皮鏡量測基準密度,才能定義出「真正安全」的取髮範圍。然而在實際諮詢中,並非所有醫師都會完整評估這些面向。
過渡帶毛囊:評估落差最常出現的地帶
部分醫師採取偏保守的界定,只在確定不會落髮的核心枕部取髮;另一部分醫師則可能將邊緣區域(即所謂的「過渡帶」)也納入取髮範圍,短期內可取出更多株數,但長期來看,這些毛囊未來仍可能受到雄性禿影響而脫落,導致移植後效果在數年後出現退化。過渡帶的毛囊品質介於安全區與非安全區之間,是評估判斷中最容易出現落差的地帶。
年輕髮友為什麼需要更保守的供髮區界定?
對於年輕、落髮程度仍在發展中的髮友來說,這個差異尤其關鍵。根據 ISHRS 2025 年普查報告,2024 年首次植髮患者中,絕大多數集中在 20 至 35 歲區間。這個族群的落髮進展往往尚未穩定,若醫師在界定安全供髮區時過於積極、納入大量過渡帶毛囊,未來這些移植毛髮可能逐漸脫落,反而造成外觀不自然的問題。保守界定供髮區、為未來保留調整空間,是有經驗的醫師在年輕族群評估時普遍採取的做法。
二、毛囊密度怎麼評估?不同標準對移植株數的影響
後枕部的毛囊密度是決定能移植多少株的核心指標,也是評估差異最常見的來源之一。醫師通常使用頭皮鏡(毛囊檢測儀)量測每平方公分的毛囊單位(Follicular Unit,FU)/cm²,但在如何解讀這份數據上,卻可能存在截然不同的判斷邏輯。
一般人後枕部的毛囊密度約為每平方公分 60 至 80 株毛囊單位,個體差異很大。一般而言,供髮區密度需達每平方公分 60 個毛囊單位以上,才算具備足夠供應能力的基準線。
取髮時需同步考量術後的殘餘密度。臨床上普遍以比例制作為判斷依據:FUE 取髮通常以不超過原始密度的 30% 為上限,確保術後殘餘密度維持在原始基準的七成左右,低於此水準供髮區將出現外觀上可察覺的稀疏。這意味著術前基準密度愈低,每次手術能安全取出的株數上限就愈有限;保守的醫師通常嚴格把持這個比例上限,積極的醫師可能追求更大株數,但代價是供髮區的長期外觀風險。
只看當下密度,忽略未來需求的風險
有些醫師在評估時,只看當下測量值,未考量未來的「毛囊儲量消耗」。如果髮友將來落髮持續進展,還需要第二次、甚至第三次手術,那麼第一次就大量取髮,可能使日後無髮可用。根據 ISHRS 歷年普查資料,一生中需要進行兩次以上植髮手術的髮友比例相當可觀,這使得首次手術的供髮區保留策略格外重要。
DUPA:後枕部也在萎縮的特殊情形
有一種特殊情況是醫師之間判斷差異較大的:DUPA(瀰漫型非型態性脫髮,Diffuse Unpatterned Alopecia)。這類髮友的後枕部安全供髮區也出現毛囊萎縮與密度下降,是植髮評估中需特別注意的情形。但不同醫師與研究採用的門檻不盡相同,實際判斷仍需由醫師依個案情況評估。問題在於,部分評估不夠嚴謹的醫師可能忽略後枕部的微小化程度,導致將 DUPA 髮友誤判為適合手術的候選人,移植後效果往往大幅不如預期。
三、落髮穩定度怎麼判斷?這個問題為何沒有標準答案
植髮手術做的是「當下有頭髮的地方加密」,無法預防其他部位未來繼續掉髮。因此,醫師評估時,判斷落髮是否趨於穩定,是決定「現在能不能手術」的關鍵依據。然而,「穩定」這個概念本身就充滿主觀性,不同醫師對穩定的定義可以差異很大。
部分醫師採用嚴格的穩定定義:需要有半年以上的藥物治療史、落髮速度明顯減緩,且頭皮鏡下可觀察到毛囊微小化比例下降,才算達到手術條件。另一部分醫師則採用較寬鬆的標準,認為只要落髮沒有在近幾個月內急速惡化,便可進行手術,並在術後繼續搭配藥物控制。這兩種立場都有其臨床依據,但對髮友的影響截然不同。
太早手術可能面臨的「植髮區孤島」問題
保守派的做法讓手術時機延後,但有助於確保術後效果更能長久。積極派的做法讓髮友更早恢復外觀,但可能面臨術後數年因周圍原生髮持續脫落、導致視覺效果逐漸不自然的問題。舉例而言,若髮友在 28 歲時於落髮尚未穩定的情況下手術,術後五年前額植髮區外觀良好,但兩側仍在持續退化,就可能出現「植髮區孤島」的不自然外觀,屆時還需要第二次手術來補救。
年輕髮友的手術年齡門檻為何差異這麼大?
年輕髮友(尤其是 25 歲以下)受到較多醫師認為「不建議輕易手術」的保守判斷,主因是這個年齡段的落髮進展尚未可預測。根據 ISHRS 2025 年普查報告,針對首次手術,近四分之三(73%)的 ISHRS 會員設有最低年齡門檻,中位數約為 23 歲,各診所的設定從 17 歲到 30 歲不等,反映了這個問題上的高度差異性。正因如此,年輕髮友在不同診所諮詢時若遇到截然不同的建議,並不意外。
四、髮際線設計有標準嗎?影響美觀的三個判斷維度
髮際線的設計是植髮評估中最具「藝術性」的部分,也是醫師個人風格差異最大的地方。同樣一位 M 字禿第三期的髮友,不同醫師可能給出高低不同、形狀不同的髮際線建議,讓人感到困惑。這種差異不是哪一方有問題,而是反映了醫師對長期外觀管理的不同哲學。
髮際線設計牽涉至少三個維度的判斷:適合年齡的高度(太低的髮際線在幾十年後可能顯得不自然)、與臉型比例的協調性(額頭寬度、顴骨位置、三庭比例),以及毛囊分配策略(髮際線前緣通常只植入單根毛囊,製造漸進式自然邊界,較粗的多根毛囊單位配置在更後方)。這三個維度缺一不可,任一環節處理不當,都可能讓結果看起來「不像自然長出來的」。
醫師對「幾歲的人設計多高的髮際線」並沒有統一標準。偏向審美保守的醫師,傾向設計較高的髮際線,確保 20 年後外觀仍自然;偏向滿足髮友當下需求的醫師,可能設計較低的線條,效果立竿見影,但長期是否合適因人而異。
髮流方向與植入角度:容易被忽略的自然度關鍵
植髮成功的關鍵不只是密度,髮流方向同樣重要。植入時若沒有順著原生髮走向調整角度,即使密度足夠,仍可能出現一眼看出的「移植感」。頭頂髮旋的放射方向、鬢角的貼皮走向、前額的自然弧度,都需要在設計階段就精確規劃。醫師在髮際線設計時是否充分考量髮流與角度,是判斷評估品質的重要指標,也是諮詢時值得主動詢問的面向。
五、藥物與手術時機如何整合評估?醫師背景帶來的差異
植髮手術並不孤立存在,它通常是落髮管理計畫的一環,而不是所有情況下都必然選擇的方案。醫師對「何時需要手術、何時仍有藥物治療空間」的判斷,也是評估差異的重要來源。
皮膚科背景的醫師,通常更傾向在評估時先確認現有毛囊的健康狀態。若頭皮鏡下顯示還有相當比例的微小化毛囊,可能建議先以藥物如 Finasteride(柔沛,5α-還原酶 Type II 抑制劑)或 Minoxidil(生髮水)激活這些毛囊,延後手術時間。根據 AAD(美國皮膚科醫學會)的衛教資訊,口服 Finasteride 與外用 Minoxidil 是男性型落髮的標準藥物治療選項,可延緩落髮進程並促進部分髮量改善,在毛囊尚未完全萎縮前,藥物治療的效果空間相當值得評估。
相對地,手術背景為主的醫師,可能更快走向手術方案的規劃,對藥物作為前置處置的重視程度較低。這並非哪種背景更好,而是說明評估框架的差異會影響建議走向。髮友在諮詢時若直接詢問「您認為我目前的狀況,藥物治療還有多少空間?」往往能從醫師的回答中感受到其整體評估取向。
疤痕性落髮的手術時機:疾病穩定期怎麼認定?
疾病活動期的判斷也是整合評估的重要環節。對於有疤痕性落髮病史的髮友(如扁平毛髮苔蘚、紅斑性狼瘡、前額纖維化禿髮等),多數臨床共識建議疾病需穩定至少兩年方可考慮植髮;但不同醫師對「穩定」的認定標準也可能存在差異,直接影響手術時機的建議。

評估工具不同,會如何影響植髮判斷結果?
除了醫師的臨床判斷邏輯,使用的評估工具本身也可能帶來差距。目前台灣植髮市場中,毛囊評估設備的普及程度不一。部分診所採用高倍率頭皮鏡配合電腦分析,能精確量測每區毛囊密度、毛幹粗細、微小化比例;另一部分診所主要依靠醫師目視評估與觸診,儀器輔助較少。
儀器量測的優勢與局限
儀器量測的優勢在於提供客觀數據,讓術前、術後的比較有憑有據,也讓醫師在制定取髮策略時有量化依據。例如,若頭皮鏡顯示供髮區基準密度為每平方公分 70 株,醫師可以依此計算在不影響外觀的前提下,安全摘取的上限株數,進而規劃每次手術的合理取髮量。
然而,儀器量測並不能取代醫師的整體判斷。評估工具是協助手段,最終如何詮釋數據、整合進落髮史與家族病史的框架、推估未來落髮走勢,這些仍是考驗臨床經驗的關鍵環節。擁有先進設備但缺乏足夠臨床積累的醫師,與擁有豐富經驗但工具較少的醫師,最終評估品質上各有優缺,無法以單一標準論定。
二次植髮為什麼評估更困難?
二次植髮的評估難度遠高於首次手術,這一點尤其需要注意。當供髮區已有過取髮歷史時,原本的密度基準已改變,安全摘取量的計算更加複雜,殘存的毛囊分布也可能不均,需要醫師具備更細膩的判斷能力。對於曾接受過植髮手術的髮友,諮詢時主動提供前次手術的相關資訊(包括取髮株數與方式),有助於醫師做出更準確的評估。
植髮諮詢常見的 3 個誤解,你中了幾個?
誤解一:評估株數越多,代表醫師越有把握
許多髮友在諮詢後,傾向選擇建議株數最多的醫師,認為這樣覆蓋更完整、效果更明顯。但這個邏輯有相當大的風險。規劃株數的多寡,取決於覆蓋範圍、目標密度與供髮區容量的平衡;在供髮區有限的情況下,大量取髮短期效果或許明顯,但可能提前耗盡「毛囊儲量」,讓未來的修補手術無髮可用。合理的株數規劃,應與長期落髮走勢的管理相結合,而不是以單次株數衝高為目標。
誤解二:諮詢結論相同,醫師的評估邏輯就一樣
即使兩位醫師最終都建議可以手術,他們背後的評估邏輯可能截然不同。其中一位可能是因為確認落髮已穩定、供髮區充足才建議;另一位可能只是沒有嚴格把關穩定性,就直接進入手術規劃。向醫師詢問「您為什麼認為現在可以手術?」「您怎麼評估我的落髮穩定度?」「您有檢查後枕部的微小化程度嗎?」這類問題,遠比問「能種多少株?」更能幫助自己判斷評估品質。
誤解三:諮詢間數越多,越能做出正確判斷
多方諮詢是好事,但若缺乏基礎知識作為框架,反而容易因為各家說法不一而更加困惑。建議髮友在諮詢前先了解幾個核心概念:落髮分期(Norwood 分級)、安全供髮區的基本定義、毛囊密度是怎麼量測的。有了這些基礎,就能更有方向地提問,也更容易感受到不同醫師在評估深度上的差異,而不是單純比較「誰說得比較順耳」。
為什麼術前評估的品質,比手術技術更重要?
植髮手術的最終效果,取決於很多環節,包含取髮技術、分髮品質、植入角度、術後照護,但這一切的基礎,是術前評估的完整性與準確性。一份好的評估,不是告訴髮友「你可以種幾株、幾個月後就能看到效果」,而是回答更困難的問題:「以你目前的落髮狀態與供髮條件,現在手術的時機是否合適?手術計畫是否能支撐你未來 20 年的外觀管理需求?」
醫師之間的評估差異,源自判斷邏輯、工具使用與臨床哲學的不同,並不全然意味著某方是錯的。但對於髮友而言,理解這些差異存在的原因,比盲目相信第一個聽到的建議更重要。任何手術皆有風險,術前應與醫師充分溝通評估依據、手術規劃與潛在風險,確認治療計畫符合自身的長期需求,才能讓這一次的決策站在完整資訊的基礎上。植髮效果因個人體質、落髮程度與進展速度而異,建議由專業醫師評估個人狀況後,再做最終決定。

